迅速进展性痴呆
2013-10-12 20:08:34 来源:37度医学网 作者: 评论:0 点击:
患者男性,89岁,进行性认知功能减退、行为异常半年。
现病史
半年前,患者开始需要他人帮助管理财务和操作电脑。近事记忆力差,言语表达困难,且变得易激惹。患者还出现行为异常,如吃香蕉皮、将牛奶倒在桌上,穿 上衣服后立即脱掉,并逐渐开始出现行走困难和偶尔大小便失禁。半年来,患者逐渐变得无法独立穿衣、洗澡和使用卫生间,不能独立行走。
既往史
患者有冠状动脉疾病、房颤、良性前列腺增生和腰椎狭窄史,在入院前18个月诊断为巨球蛋白血症并接受了4个周期利妥昔单抗治疗。手术史包括4次冠状动 脉旁路移植术、白内障手术和腰椎间盘切除术。长期用药包括呋塞米、坦索罗辛、非那雄胺、华法林、复合维生素。否认药物过敏史。已戒烟20年。偶尔饮酒。无 远途旅行史,否认已知的神经系统疾病家族史。
查体
体温 36.5°C,心率 61次/分,房颤心律,血压144/78 mmHg,呼吸 18次/分。患者警醒状态,人物及地点定向力可(能定向自己和 城市),时间定向力差(不能确定年份)。即刻回忆可,延迟回忆功能减退(可立即回忆起3个单词中的3个,但5分钟后1个也回忆不起来),语言流畅性差(不 能反向拼写“world”一词),计算力差(不能进行100减7的连续减法)。执行功能减退(无法遵循包括多个步骤的命令),有脱抑制行为(频繁地打断检 查者并展示不恰当的诙谐)。患者反复伸手去抓前面的东西,包括检查者的领带和面部。颅神经检查未见明显异常。上下肢近端和远端肌力均正常。双上肢可见肌阵 挛,腱反射活跃。下肢的反射正常。巴宾斯基征阴性。轻触觉、温度觉和振动觉均存留。该患者无法行走。
辅助检查
血常规、血黏度、电解质、肝功能、维生素B12水平、促甲状腺素正常。人类免疫缺陷病毒(HIV)、梅毒的血清学检测为阴性,血清和尿的毒理学检测阴 性。血清IgM、IgG和IgA水平均正常。甲状腺过氧化物酶抗体水平正常,抗甲状腺球蛋白抗体未检出。血清抗核、抗中性粒细胞胞浆、抗Hu、抗Yo、抗 电压门控性钾通道(VGKC)、抗Ma,以及抗Ta抗体均未检出。
脑脊液(CSF)分析显示,葡萄糖为70 mg/dl(3.9 mmol/L),蛋白质54.2 mg/dl,无白细胞,有1个红细胞,无寡克隆带,革兰染色和培养均为阴性。14-3-3 蛋白的蛋白质印迹分析结果不具诊断性。
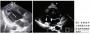
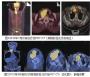
头颅磁共振成像(MRI)示,颞叶皮层扩散加权成像(DWI)高信号(图1箭头所示)。增强后无强化。
脑电图(EEG)显示,双侧θ波减慢,以及间歇性、半节律性(semirhythmic)、以额部为主的δ波,右侧多于左侧。无痫样放电。
治疗
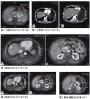
入院后予静脉甲泼尼龙经验性治疗5天,患者病情仍迅速进展,无法命名物体或遵循指令,最终只能说出流利的无意义言语。出现显著的肌阵挛和吞咽困难。双 侧巴宾斯基征阳性。1周后(就诊后第4周)患者发生一次误吸,未进一步行诊断性检查和经验性治疗。不久(症状出现后6个月)患者死亡。死亡后尸检,脑的病 理学检查示轻度皮质萎缩,伴皮质神经毡广泛的海绵状改变(图2)。染色显示极少量β淀粉样物质和仅有少量过度磷酸化的tau(τ)蛋白的神经原纤维缠结。 免疫组织化学和蛋白质印迹检测证实了朊蛋白的存在。基因测序证实了克-雅病MM2分子亚型的存在。
病例来源:[NEJM 2012,366(9):836]
病例及诊断分析
该患者为老年男性,亚急性起病,进行性加重。患者因进行性认知功能减退及精神行为异常就诊,同时伴有运动功能障碍。
在短短半年的时间内,该患者从可独立地行使功能进展为无法进行基本的日常生活活动。患者的病史中并没有提示谵妄的特征,包括急性发病、波动性病程、意识障碍以及睡眠-觉醒周期改变。因此,这种亚急性整体认知功能减退符合迅速进展性痴呆(rapidly progressive dementia, RPD)的表现。
RPD是一类进展快速的痴呆综合征,与人们常说的隐匿起病、缓慢进展的老年痴呆不同,该类综合征在起病数周至数月内即出现认知功能减退并达到严重程 度。像神经内科其他综合征候群一样,其病因多样,且其中部分可逆。认识这种痴呆综合征的特点、病因,并尽早识别和诊断,可以指导对其进行有效的治疗,改善 患者预后。
来自美国加利福尼亚大学医学院的统计显示,62%的RPD病因是朊蛋白病,其中,46.9%为散发性克-雅病(Creutzfeldt- Jakob disease,CJD),13.6%为遗传性朊蛋白病,1.7%为获得性CJD。而通常人们认为的引起痴呆的最常见病因为阿尔茨海默病 (AD)和血管性痴呆(VD)。
在非朊蛋白病中,可导致RPD的病因有神经系统变性病(39%),包括路易体痴呆(DLB)、额颞叶痴呆(FTD)、皮质基底节变性(CBD)、进行 性核上性麻痹(PSP)以及不典型的AD等;还有自身免疫性疾病(22%),例如桥本脑病、副肿瘤性边缘性脑炎、狼疮脑病等;其他原因占27%,包括感染 性、中毒代谢性、血管性、恶性肿瘤及精神性等原因;此外,尚有12%的RPD原因不明(图3)。使用VITAMINS(注:V:Vascular血管 性;I:Infectious感染性;T:Toxic-Metabolic中毒代谢性;A:Autoimmune自身免疫 性;M:Metastases/Neoplasm肿瘤性包括转移性肿瘤和原发颅内肿瘤;I:Iatrogenic医源 性;N:Neurodegenerative神经变性疾病;S:Systemic系统性)有助于临床医生记忆引起RPD的各种病因。
本例患者有认知功能的快速下降,伴有精神异常、肌阵挛,头颅磁共振成像(MRI)扩散加权成像(DWI)上可见皮层高信号。脑电图异常,结合脑的病理学及基因检查,最终诊断为克-雅病(CJD)。
CJD是一种可传播性海绵样脑病, 是迅速进展性痴呆(RPD)最主要的病因之一。临床表现为快速进展性痴呆,伴有皮质、脊髓、纹状体的肌阵挛或视 觉、小脑功能障碍等神经系统损害表现。脑电图(EEG)可出现特征性的周期性三相高波幅尖慢波。脑脊液14-3-3蛋白常呈阳性。DWI可显示大脑皮质早 期高信号,最早出现在发病后1个月。免疫组化证实脑中存在致病型的异常朊蛋白PrPSC沉积。
导致RPD的非朊蛋白病病因
神经系统变性疾病
如前文所述,神经系统变性疾病亦可引起迅速进展性痴呆(RPD)。例如,路易体痴呆(DLB),其“三主征”包括:波动性认知障碍、视幻觉及帕金森综 合征。痴呆应在有帕金森样表现1年内出现,患者早期常无记忆障碍,而注意力、执行功能和视空间方面的障碍更显著。患者的视幻觉往往是生动的、彩色的、三维 的人物或动物。对氟哌啶醇等D2受体阻滞剂等神经安定剂敏感。结构影像学上可见枕叶萎缩,颞叶萎缩不明显。其他引起RPD的神经系统变性疾病还包括额颞叶 痴呆,患者精神行为障碍明显,伴有痴呆,影像学表现为局限性额颞叶萎缩。
自身免疫性疾病
自身免疫性疾病亦可导致RPD。例如,桥本脑病是一种十分少见的与自身免疫性甲状腺疾病相关的脑病。该病有两种明显的临床类型: 一种是反复卒中发作 伴轻度认知功能损害的血管型,患者的卒中样发作表现为一过性的神经功能缺损、失语、癫痫或急性意识障碍;另一种类型是以痴呆和精神症状为主的持续进展型。 血液及脑脊液中的抗甲状腺抗体[抗甲状腺过氧化物酶抗体(TPO-Ab)和抗甲状腺球蛋白抗体(TG-Ab)]升高。
感染性疾病
某些感染性疾病也可引起RPD。例如,中枢神经系统梅毒,以痴呆为表现者目前按病程和起病缓急分为两类:亚急性渐进性痴呆和麻痹性痴呆。前者被称为梅 毒性迅速进展痴呆型,一般在3~8周内出现认知功能障碍,在8 周左右时较为明显。患者脑脊液中的白细胞可达数十个,糖和氯化物正常。可通过脑脊液和血液 的梅毒快速反应素环状卡片试验(RPR)以及梅毒螺旋体颗粒凝集试验(TPPA)确诊。青霉素治疗有效。感染人类免疫缺陷病毒(HIV)也可致HIV感染 后痴呆综合征,为由于HIV 本身所导致的大脑弥漫性损害。
中毒代谢性疾病
中毒代谢性疾病引起的RPD包括由维生素B1缺乏引起的韦尼克-科尔萨科夫(Wernicke-Korsakoff)综合征,是RPD较常见的代谢性 原因,患者可出现眼球震颤、眼肌麻痹、共济失调等症状和体征,同时伴有意识下降、精神症状、认知功能障碍等,其中,认知功能改变以记忆力下降、虚构及人格 改变为主。
血管性疾病
引起RPD的血管性疾病主要为血管性痴呆,为由各种脑血管疾病所致痴呆综合征。脑小血管病变,例如,脑白质疏松、腔隙性脑梗塞、微出血引起的认知功能 损害往往隐匿,关键部位(左侧顶叶皮质、枕叶、海马、丘脑、尾状核、杏仁核、乳头体及胼胝体等)梗死或出血导致的认知损害往往明显,且具有定位价值。
其他原因
其他引起RPD的原因还包括肿瘤性疾病、正常颅压脑积水以及放射性脑病等。
■ 小结
RPD在临床上并不少见,临床医生应掌握其疾病谱。详细的病史采集、体格检查、神经心理学评估以及各种辅助检查(血液学、影像学、电生理、脑脊液等)等仍是早期诊断及干预的基础。
上一篇:误诊误治:臀部核桃大小包块
下一篇:老年患者医院-社区连续医疗
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)