瑞德西韦治疗COVID-19是否有效?
2021-03-22 18:21:08 来源: 作者: 评论:0 点击:
关键字: 瑞德西韦 | COVID-19
全球视野抗击新冠
2019年12月,严重急性呼吸综合征冠状病毒2(SARS-CoV-2)首次被鉴定并被命名为2019新型冠状病毒病(coronavirus disease 2019, COVID-19)的病因。在Covid-19治疗药物研究中,已对几种治疗药物进行评估,但尚未证明抗病毒药物的有效性。目前,地塞米松已被证明可降低死亡率且以接受有创机械通气的患者获益为最大。瑞德西韦(GS-5734)是一种病毒RNA依赖的RNA聚合酶抑制剂,既往研究发现具有抗SARS-CoV-1和中东呼吸综合征(MERS-CoV)的体外抑制活性,近来发现瑞德西韦还具有体外抑制SARS-CoV-2活性的作用并在Covid-19早期有希望作为候选治疗药物。另外,在灵长类动物恒河猴的实验中,接种MERS-CoV后12小时予瑞德西韦治疗可减少肺部病毒水平及肺损伤程度。
最新研究推介
为评估瑞德西韦治疗Covid-19的临床有效性和安全性,新近有研究对实验室证实的Covid-19成年住院患者进行了一项三期、随机、双盲、安慰剂对照的适应性平台试验(adaptive platform trial)。
对象和方法
纳入来自美国、丹麦、英国、希腊、德国、韩国、墨西哥、西班牙、日本和新加坡的1 062例患者,按1:1随机分组(541例分配至瑞德西韦组,521例分配至安慰剂组)。入组重症新冠肺炎患者(纳入流程及人口统计特征和基线评估见图1,表1),并符合如下条件之一:需要机械通气;辅助氧疗;呼吸周围空气时指脉氧≤94%、呼吸急促(呼吸频率≥24次/分)。
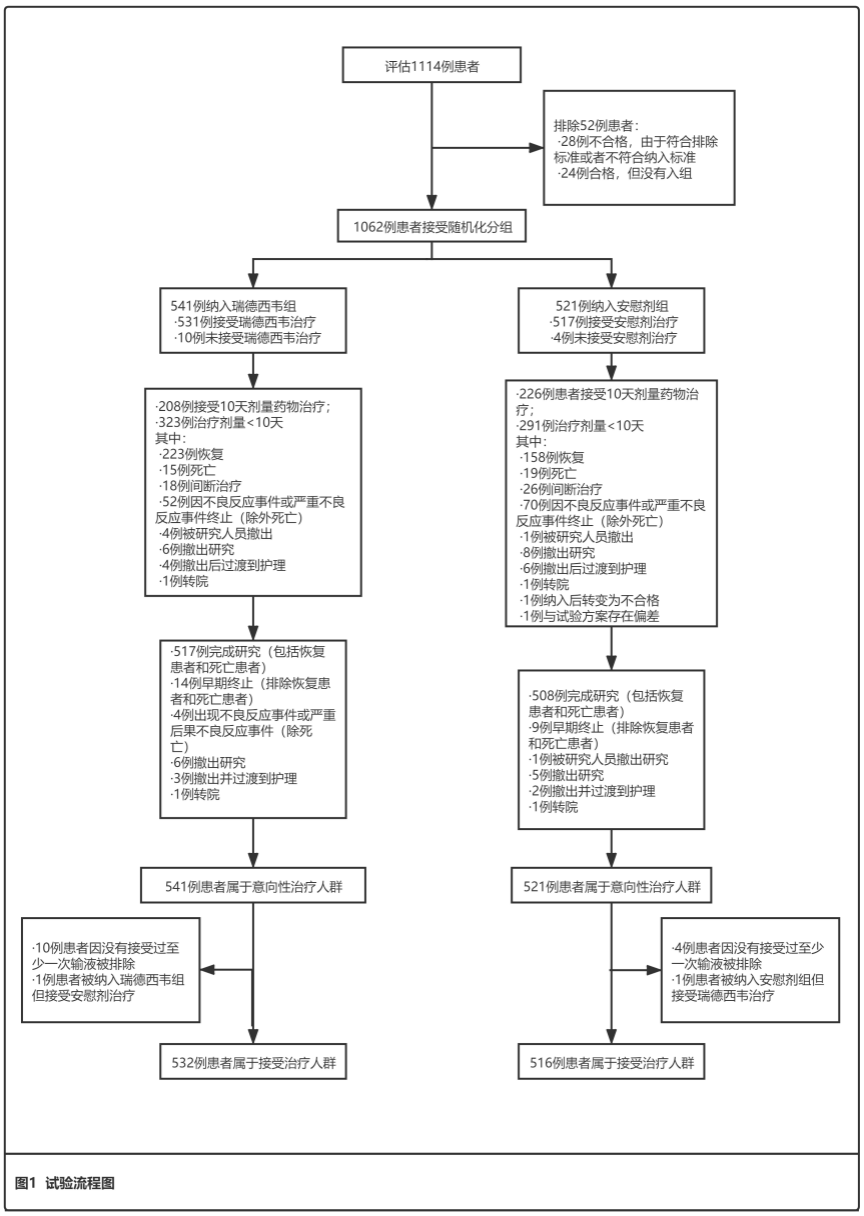
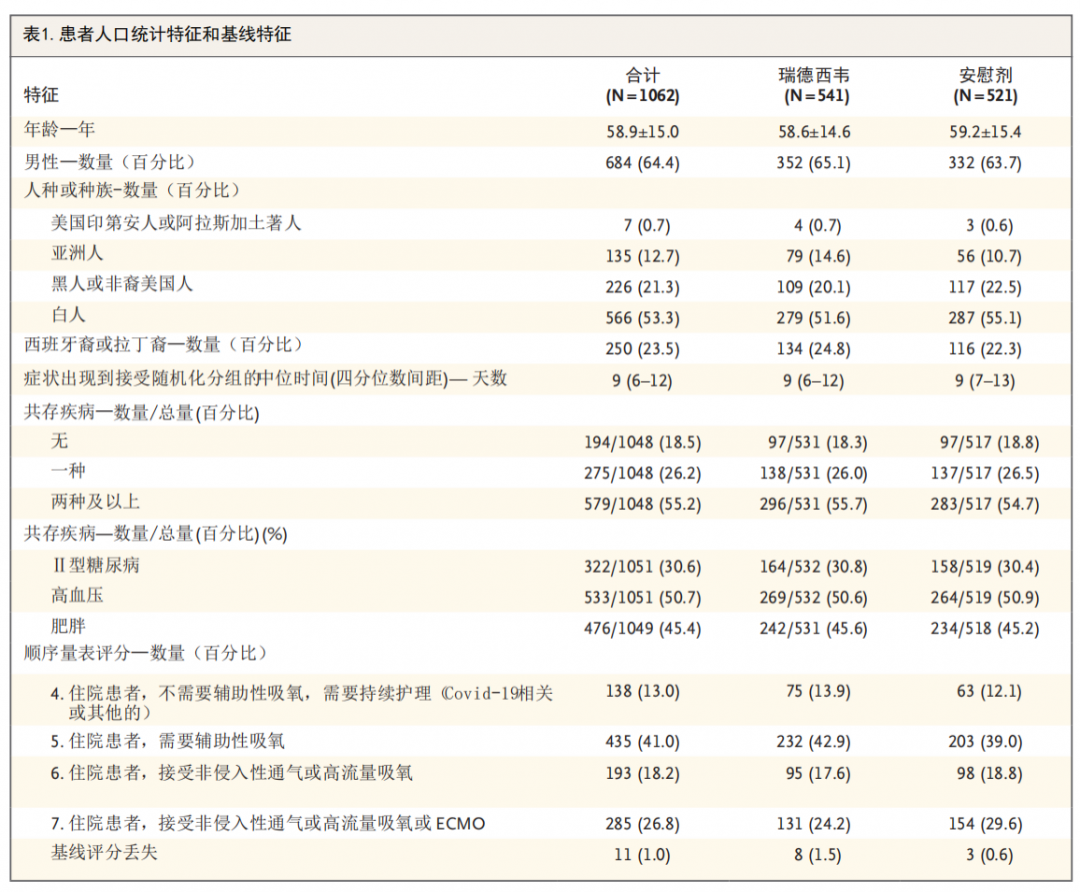
将患者分别纳入瑞德西韦组(第1天给予200毫克负荷剂量,第2天起每天给予100毫克,给药至第10天或直至患者出院或死亡)或安慰剂组(按相同时间表给药,与活性药物相同体积)。为保证盲法,在缺乏匹配安慰剂条件的地区,瑞德西韦和安慰剂输注时采用不透明的袋子包裹输液袋,输液管亦不透明以支持盲法。所有患者均按各试验医院护理标准接受支持性护理。此外,当医院有Covid-19其他治疗的书面政策或指南,患者可以接受这些治疗。反之,从第1天至第29天期间,禁止使用其他试验性治疗药物或其他Covid-19特定治疗药物(即已上市药物的超适应证用药,此类药物纳入本次研究前可以使用)。
疗效观测指标
主要结局指标为新冠肺炎患者直至恢复的时间,即28天内达到表1s中类别1-3中的第1天计算。
表1s 分类量表评估的临床状况
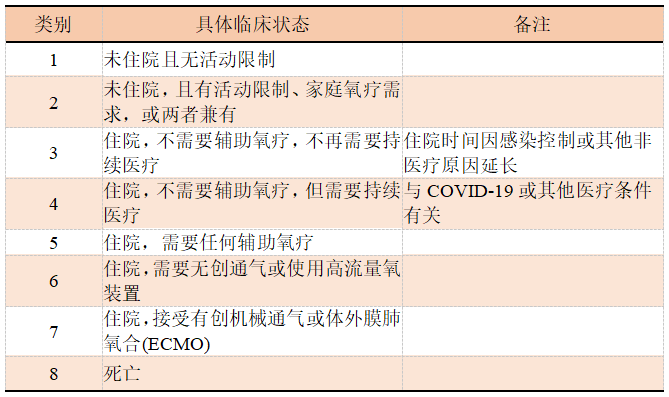
主要的次要结局指标为第15天时表1s中的临床状态;其他的次要结局指标还包括:①直至改善1个类别或从基线排序维度改善2个类别,时间点是第3、5、8、11、15、22和29天;②排序维度中临床状态改变的第1、3、5、8、11、15、22和29天;③直至出院或首次出现国家早期预警评分≤2分且能维持24小时;④国家早期预警评分改变的第1、3、5、8、11、15、22和29天;⑤29天内需要辅助氧疗、无创通气或高流量吸氧、有创机械通气或ECMO的天数;⑥新出现的吸氧、无创通气或或高流量吸氧、有创机械通气或ECMO的发生率及持续时间;29天内的住院天数;入组后第14天和第28天的死亡率。
次要安全性结局指标包括试验期间出现3级和4级的不良事件、严重不良事件(SAE);停止或临时中断输液;实验室指标的改变。
主要结果
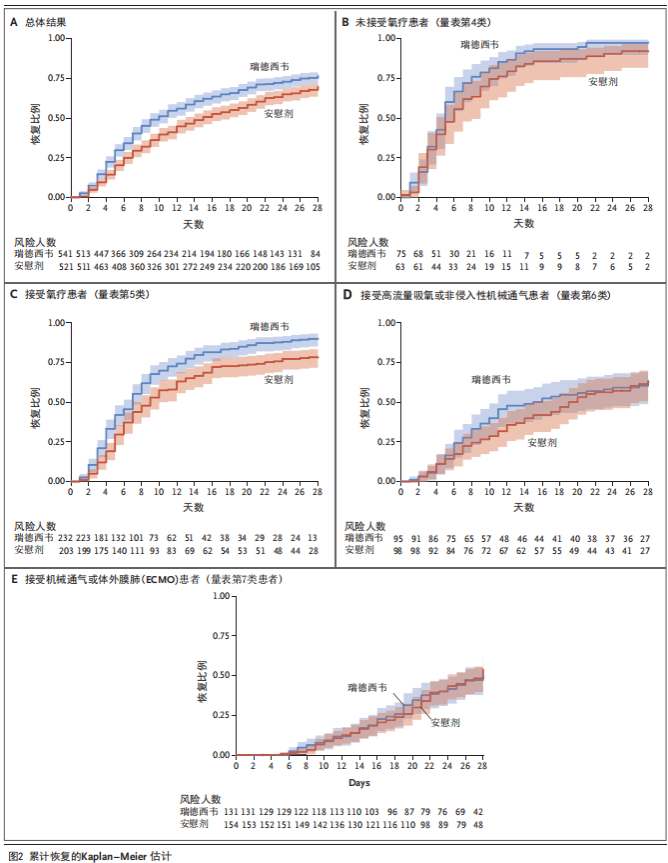
1. 瑞德西韦治疗组患者的中位恢复时间为10天,安慰剂治疗组患者的中位恢复时间为15天(比值比1.29,95%CI 1.12~1.49;P < 0.001)。
其中,瑞德西韦组重症患者的中位恢复时间是11天,而安慰剂组为18天(比值比1.31,95%CI 1.12~1.52)。排序维度基线值为4分的比值比是1.29(95%CI 0.91~1.83),为5分的比值比是1.45(95%CI 1.18~1.79),为6分的是1.09(95%CI 0.76~1.57),而7分的是0.98(95%CI 0.70~1.36)。
敏感性分析显示,在早期应用糖皮质激素或羟氯喹治疗的患者中发现瑞德西韦治疗仍有效(瑞德西韦组的恢复时间是9天,安慰剂组为14天;比值比1.28,95%CI 1.09~1.50)(图2,表2)。
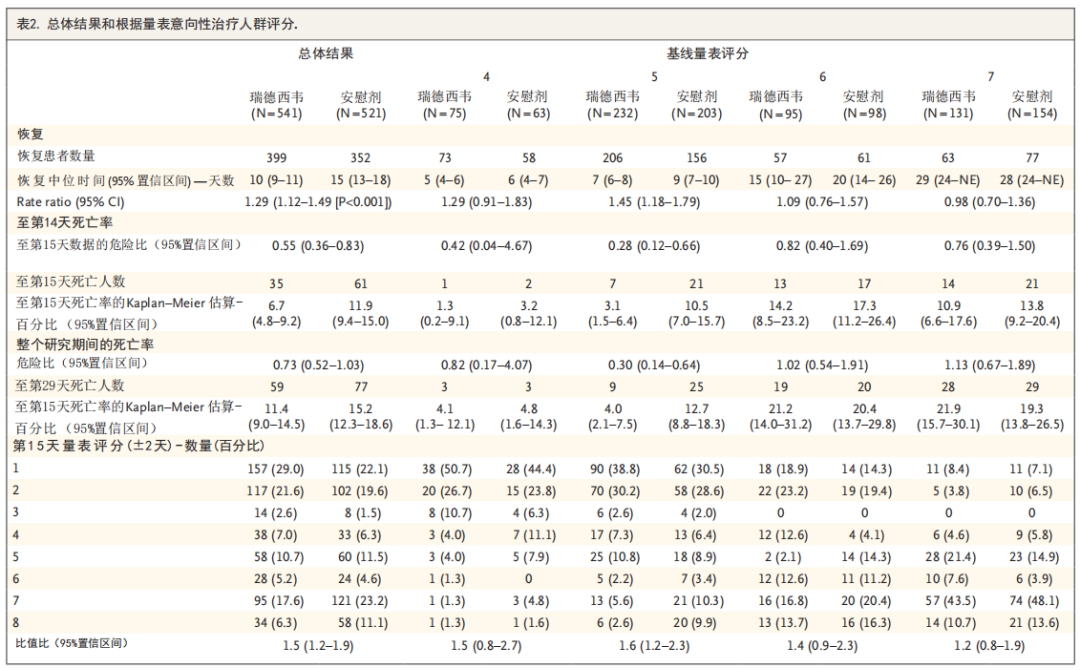
2. 在分类量表评估中,与安慰剂治疗患者相比,接受瑞德西韦治疗患者更可能在第15天出现临床症状改善(比值比1.5;调整疾病实际严重程度后95%CI 为1.2~1.9;表2)。
3. Kaplan-Meier估计得出,至第15天瑞德西韦组与安慰剂组的死亡率分别为6.7%与11.9%(风险比0.55;95%CI 0.36~0.83);至第29天分别为11.4%与15.2%(风险比0.73;95%CI 0.52~1.03)。死亡率的不同与基线的病情严重度相关,基线排序维度5分的患者中死亡率差异最大(风险比0.30;95%CI 0.14~0.64)。
恢复率比在接受低流量氧疗患者(基线量表评分为5)中为最大(恢复率比为1.45;95%CI 1.18~1.79)(表2)。各亚组恢复时间率比见图3。

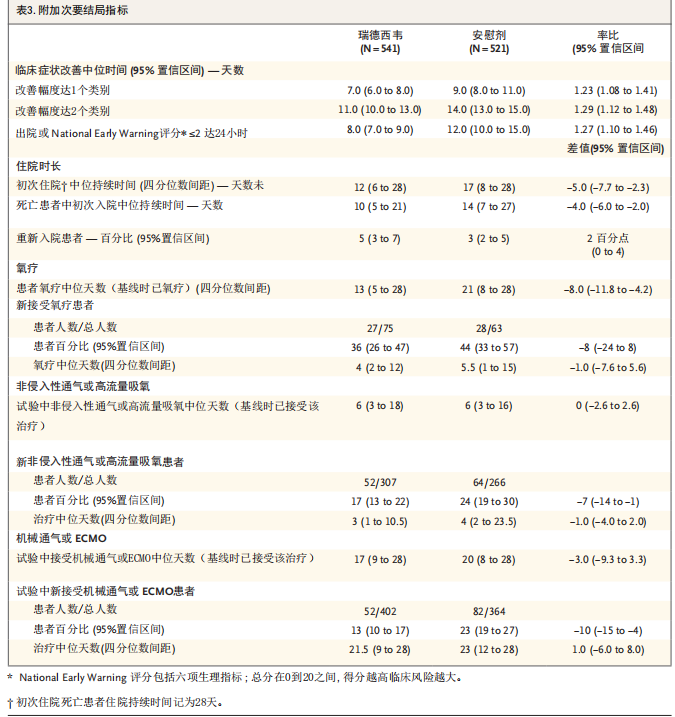
其他的次要结果(表3)
1.瑞德西韦组排序维度改善1或2个类别所需的时间明显短于安慰剂组(改善1个类别:中位时间分别是7天与9天,比值比1.23,95%CI 1.08~1.41;改善2个类别:中位时间分别是11天与14天,比值比1.29,95%CI 1.12~1.48)。
2.瑞德西韦组的出院时间更短或首次出现国家早期预警评分≤2分且能维持24小时(中位时间分别为8天和12天;风险比1.27;95%CI 1.10~1.46)。瑞德西韦组的总住院时间更少(中位时间分别为12天和17天);瑞德西韦组的再住院率是5%,而安慰剂组是3%。
3.在913例接受氧疗的入组患者中,瑞德西韦组吸氧时间短于安慰剂组(中位时间分别为13天和21天),新吸氧的发生率亦明显低于安慰剂组(分别为36%和44%)。
4.在193例接受无创通气或高流量吸氧患者中,瑞德西韦组与安慰剂组的中位持续时间均为6天。
5.在573例入组时无无创通气、高流量吸氧、有创机械通气或ECMO的患者中,新出现无创通气或高流量吸氧的人数比例,在瑞德西韦组明显少于安慰剂组(分别为17%和24%)。
6.在285例接受有创机械通气或ECMO的患者中,瑞德西韦组的持续时间明显少于安慰剂组(中位时间分别为17天和20天)。
7.766例入组时无机械通气或ECMO的患者中,新出现机械通气或ECMO的人数比例,在瑞德西韦组亦明显少于安慰剂组(分别为13%和23%)。
安全性评估
在532例接受瑞德西韦治疗患者中,有131例患者出现SAE(24.6%);在安慰剂治疗的516例患者中,有163名例患者出现SAE(31.6%)。其中瑞德西韦组有47例(8.8%)出现呼吸衰竭,包括急性呼吸衰竭和需要气管插管;而上述状态在安慰剂组中是80例(15.5%)。未发现与治疗相关的死亡。3-4级不良事件在瑞德西韦组是273例(51.3%),安慰剂组是295例(57.2%)。最常见非严重不良事件(所有患者中至少5%发生)包括肾小球滤过率降低、血红蛋白减少、淋巴细胞计数下降、呼吸衰竭、贫血、发热、高血糖、血肌酐升高和血糖水平升高,这些不良事件在瑞德西韦组与安慰剂组中无差别。
结 论
瑞德西韦可有效促进伴下呼吸道感染的COVID-19住院成年患者的恢复。
我的观点
1. 这一研究发现瑞德西韦对COVID-19治疗有益,可作为治疗COVID-19患者的抗病毒药物用于临床。在瑞德西韦为期10天疗程的COVID-19住院经治患者中,瑞德西韦的疗效优于安慰剂。进一步发现,与安慰剂相比,接受瑞德西韦患者的恢复时间更短,治疗第15天时的分类量表评分更可能较基线改善。此外,在低流量吸氧基线(分类量表评分为5分)的患者中,瑞德西韦获益最明显。瑞德西韦组的全因死亡率(11.4%)比例低于安慰剂组(15.2%)。
2. 研究还发现瑞德西韦可阻止患者病情进展为更为严重的呼吸系统疾病:瑞德西韦组因呼吸衰竭导致SAE的比例更低;另外,新出现吸氧、需要更高呼吸支持的比例亦明显降低,而氧疗时间、机械通气或ECMO的使用时间均明显减少。对应用糖皮质激素亚组的分析发现,地塞米松可能对COVID-19患者治疗有益,其他的次要结局指标发生比例也更低。
3. 2020年初,发表在Lancet杂志上的我国曹彬教授、王辰院士关于瑞德西韦治疗COVID-19患者的临床研究发现,与安慰剂组相比,瑞德西韦治疗并不能加快COVID-19患者的恢复速度,也不能减少 COVID-19 患者的死亡。该研究结论与由于我国强有力的防控至瑞德西韦组入组不足、样本量过小、意向性人群的脱漏、研究设计的随机化(瑞德西韦:安慰剂为2:1)等有关。近来,另外一项开放标签、随机化研究对中-重症COVID-19患者(基线时83%未接受氧疗)应用瑞德西韦治疗5天发现有临床获益,但未发现10天时有获益,该研究结论考虑与研究样本量、未采取盲法等相关。
4. 目前,瑞德西韦已经被一些国家在突发公共卫生事件情况下作为有条件批准的COVID-19治疗用药应用于临床,但在应用瑞德西韦后仍有较高的死亡率,这也说明对所有COVID-19患者仅单独应用本药治疗,其疗效并不明确。因此,抗击COVID-19,目前阶段可能还需要包括联合免疫反应调节剂[如糖皮质激素、JAK1/2抑制剂巴瑞替尼(baricitinib)]、其他新抗病毒药物或另外针对发病机制的药物等综合治疗来增加临床获益。
参考文献
1. Beigel JH, Tomashek KM, Dodd LE, et al. Remdesivir for the Treatment of Covid-19 - Final Report. N Engl J Med 2020;383(19):1813-1826
2. Wang Y, Zhang D, Du G, et al. Remdesivir in adults with severe COVID-19: a randomised, double-blind, placebo-controlled, multicentre trial. Lancet 2020;395(10236):1569-1578
3. Spinner CD, Gottlieb RL, Criner GJ, et al. Effect of Remdesivir vs Standard Care on Clinical Status at 11 Days in Patients With Moderate COVID-19: A Randomized Clinical Trial. JAMA 2020;324(11):1048-1057
相关热词搜索:
上一篇:抗认知障碍药能防心脏病
下一篇:最后一页
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)