《精神卫生法》非自愿医疗解读
2012-01-04 16:41:52 来源:中国医学论坛 作者: 评论:0 点击:
《精神卫生法》是一部完整的精神卫生工作相关法律,其调整的核心对象是1600万重性精神疾病患者,重点对象是1.2亿各类精神疾病患者,兼顾3.3 亿潜在精神疾病人群(根据世界卫生组织相关数据,1/4人群在一生的某个阶段处于精神、行为异常),面向13亿国人。非自愿医疗的条件与程序是本次《精神 卫生法(草案)》制定过程中争议较大的内容。
精神疾病与其他躯体疾病不同,具有其特殊性。精神疾病病因复杂,治愈率低,病程迁延,致残率高。患者行为异常,缺乏自知,具有潜在的社会危害性,给社 会和家庭带来沉重的负担。精神疾病患者受到社会较为严重的歧视,权益易受侵害。在我国,与精神疾病医疗服务相关的法律相对缺失。中国非自愿医疗随住院化兴 起而被引入,起源于1930年前后,1950年以后逐步制度化,缺少欧美非自愿医疗曲折的历史演化过程,同时也缺乏成熟的理论体系。
上个世纪五十年代中国由于医疗资源不足,精神疾病救治需求巨大,因此国家采取扩大床位、就地防治,长期住院的方式进行精神卫生服务机构化,其后果是医疗条件差,侵害了患者的权益。
上个世纪八十年代,在医疗机构创收的驱动下,社区服务萎缩,家庭照料患者负担加重,患者肇事、肇祸导致社会放宽非自愿呼声增高,放宽非自愿医疗的方式 包括制定收治肇事肇祸患者的地方条例,精神疾病患者住院决定权扩大,医院提供上门“接”患者的“便民服务”。其后果是患者权益受到侵害,甚至出现“被精神 病”个案。中国精神疾病患者非自愿入院的主要原因包括生活不能自理、暴力攻击、危害社会、出走、自知力缺乏、抗拒服药等。
2000年以来,由于人权和立法的呼声越来越高,医患关系愈加紧张,公共精神卫生服务发展以及机构创收动机减弱,中国通过设立严格的入院标准和程序, 取消精神医疗机构“便民服务”等方式,其后果可能会引发过度纠偏的立法主张,家庭监护照料负担加重,增加社会对患者的偏见、歧视,潜在增加患者发生危害行 为的可能。
为了建立符合中国实际国情的非自愿医疗制度,应尽可能平衡公共安全与患者权益(包括自主权和医疗权),将患者、家属、可能受到患者病情影响的公众、医院、警察、医疗保障提供者、政府等纳入其中,在保障患者自主决定权与避免潜在社会危害性之间取得平衡。
目前,中国精神卫生法(草案)中的精神疾病患者入院标准首先采取自愿原则,非自愿入院有严格的条件限制:①严重的精神疾病患者;②可能/已经发生伤害自身/他人的行为,不住院不利于患者治疗。

会议现场PPT:中外精神卫生服务发展的三个分水岭
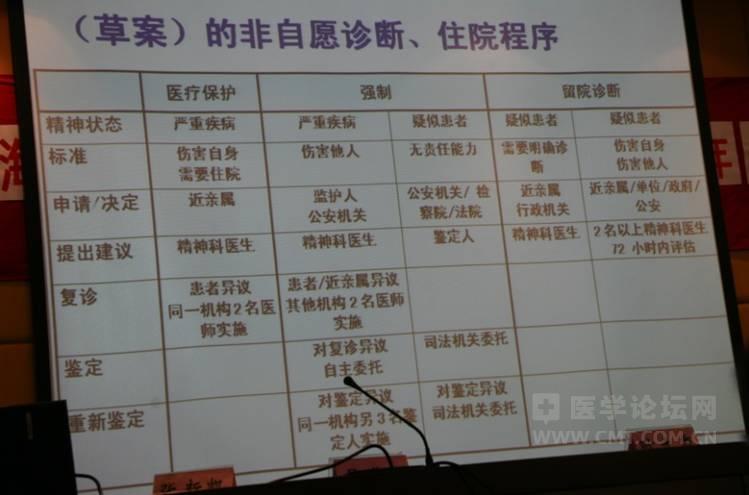
住院手续应由患者自愿办理。如患者无办理能力,应由监护人代为办理。流浪乞讨人员由送诊部门办理。已经发生危害行为或有相关危险的患者,近亲属如不肯 办理住院手续的,应由单位、基层政府办理(医疗机构记录在案)。违法患者应依法办理强制住院。如患者对精神疾患非自愿住院的诊断结果提出异议,医疗机构应 对其进行复诊,对复诊有异议者,还可自助委托司法鉴定,对鉴定结果有异议,还可申请重新鉴定。
出院方式有自愿出院、通知出院、自动离院和擅自脱离。(刘畅根据上海心理学会年会报告整理)
上一篇:甲基苯丙胺可及性强 需加强禁毒宣传
下一篇:rTMS减轻精神分裂症症状
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)














