第八章 体温
2011-06-08 18:26:05 来源: 作者: 评论:0 点击:
本章导读
机体的新陈代谢和生命活动都与体内温度密切相关。换言之,体温影响着人体的生命。那么,什么是体温?人们常常易将机体的温度误认为体温。实际上,机体的温度包括体核温度和体表温度。身体不同部位的温度不同,尤其是体表温度更易受环境的影响;而机体深部的温度比较稳定,其平均值就是生理学所指的体温。由于临床应用中不可能实施深部温度的测定,故常常用直肠、口腔和腋窝等处的温度来代表体温,它们的正常值分别为36.9~37.9℃、36.7~37.7℃和36.0~37.4℃。事实上,正常体温可因昼夜、性别、年龄、肌肉活动、精神、环境温度以及进食等多种因素的影响,而在一定范围内发生波动。
显然,体温取决于体热平衡的水平。那么体内的热量从何而来?又是如何散发的?可以设想,体热要么来自于外部,要么产生于内部,实际上也是如此。但绝大多数情况下,体内热量源自物质分解代谢,即化学键断裂时释放的能量直接或间接以热能形式向机体供热。产热器官主要包括内脏、骨骼肌和脑等。机体通过基础代谢、额外代谢、肌肉活动和食物特殊动力效应等形式产生热量。身体与外界的热量交换遵循物理原则。皮肤是机体散热的主要器官。通常情况下,人体皮肤的温度高于周围环境的温度。故机体以辐射、传导、对流及蒸发等方式向外界散发热量。
体温的稳态是如何维持的?这是体温调节装置连续活动的结果。由各种温度感受器构成的检测装置、由产热及散热装置组成的受控系统和包含调定点在内的控制系统,它们之间通过神经、体液等通路组成闭环联系。控制系统根据反馈信号不断调整机体的产热及散热活动,从而维持体温的稳定。
体温超出正常范围对机体会有什么影响呢?发热通常由感染引起,尤其是致热原提升调定点引起的体温升高更多见。一定程度的发热可增强机体对病菌的抵抗力,但过高的体温易导致组织器官变性、坏死,生命死亡。人体较长时间在炎热环境中停留,易因体热积蓄而发生中暑。而低体温却有利于临床医学等的应用,尤其是外科方面。但过低的温度同样会引起组织坏死甚至机体死亡。此外,低温医学也已广泛应用于医学领域,并超出了个体和单纯治疗的范围。 人和高等动物机体都具有相对恒定的温度。正常的体温是机体进行新陈代谢和正常生命活动的必要条件。
第一节 正常体温
(Normal body temperature)
一、体核温度和体表温度
(Core temperature and shell temperature)
就温度的功能模式而言,机体可分为核心和外壳两个层次,分别指功能意义上的深部组织和表浅组织。机体深部组织的温度称为体核温度(Core temperature)。实际上,即使裸露在低至13℃或高达54℃的干燥空气中,机体仍能保持恒定的体核温度。体核温度相对稳定,各部位之间差异小。但因为各组织器官的代谢水平不同,其温度亦略有不同:肝脏温度最高,约38℃左右;脑组织温度也接近38℃;肾、胰、十二指肠等温度略低;直肠温度则更低些。由于血液循环的结果,机体深部各个器官的温度趋于相同。故体核血液的温度可以代表内脏器官温度的平均值。
机体表层组织的温度称为体表温度(shell temperature),其中最外层皮肤表面的温度为皮肤温度(skin temperature)。体表温度低于体核温度,各部位之间差异大,且由里至外存在着递减的温度梯度。体表温度不稳定,尤其是皮肤温度极易受环境温度和衣着等情况的影响。另外,机体由体表向内分布的隔热层可调控机体的散热量,这在体温的维持中有着重要意义。
由于环境温度的变化,体核温度范围和体表温度范围会发生相对改变。在寒冷环境中,体核温度范围缩小,主要集中在头部与胸腹内脏,体表温度范围则随之扩大;而在炎热环境中,体核温度范围则扩展至四肢(图8-1)。
二、体温测定
(Measurement of body temperature)
生理学所说的体温(body temperature),是指机体深部的平均温度,即体核温度。由于体核温度不易测试,故临床上通常用腋窝、口腔和直肠等处的温度来代表体温。腋窝温的正常值为36.0~37.4℃。测定时,要求被测者将其上臂紧贴其胸廓以使腋窝紧闭形成人工体腔,肱动脉的血液流动才易于使腋窝温度逐渐升至接近于体核温度的水平。由于腋窝不是密闭体腔,易受环境温度、出汗和测量姿势的影响,不易正确测定。故测定腋窝温度需要至少10min左右,并需保持腋窝处于干燥状态。口腔(舌下部)温的正常值为36.7~37.7℃。因测量较方便及所测温度值较准确,口腔温的测定在临床上得到了广泛的采用;但不宜用于不能密切配合的病人,如哭闹的小儿和躁狂的病人。同时应注意,口腔温易受经口呼吸、进食和喝水等因素的影响。直肠温的正常值为36.9~37.9℃,比较接近体核温度。测直肠温度时,需要将温度计插入直肠6cm以上。直肠温度易受下肢温度影响,当下肢冰冷时,回流至髂静脉的下肢血液温度较低,会降低直肠温度。在进行体温测定时,就可信度而言,依次为直肠温>口腔温>腋窝温。
玻璃水银体温计是临床上常用的测温装置,主要用于测定口腔温和腋窝温。而体温的连续记录可使用带热探头的电子装置。这种装置最常用于测定直肠温度,在实验研究中也用于测定鼓膜温度和食管温度。鼓膜温度能准确反映供应脑组织的血液温度,其变化大致与下丘脑温度成比例,可作为脑组织温度的指标。食管中央部分的温度与右心的温度大致相等,也可作为体温的指标。食管温度比直肠温度低约0.3℃。
三、体温的正常变动
(Normal alternation of body temperature)
人的体温虽相对稳定,但在正常生理情况下,可随昼夜、性别、年龄、肌肉活动、精神紧张和环境温度等不同而有所变化,变化的幅度一般不超过1℃。这种日常生活中的体温变化在临床上没有重要意义。
(一)昼夜变化
人体体温在一昼夜中呈周期性波动:清晨2~6时体温最低,午后1~6时最高。体温的这种昼夜周期性波动称为昼夜节律(circadian rhythm)。研究表明,夜间活动的动物,其最高温度见于夜间;新生儿只有在体温调节功能完善时才出现昼夜节律;昼夜节律与肌肉活动及耗O2量无关,而且在外周传入信息(如自然光线变化、环境温度变化、定时活动、钟表、视频音频等)消除后仍能基本维持。提示体温的昼夜节律是机体的一种内在节律。这种节律的周期比地球的自转周期稍长一些,属于自由运转周期。因多种外在因素的作用,体温的自由运转周期与地球的自转周期同步化而相吻合。通常认为它由体内的生物钟(biological clock)控制,其控制中心很可能是下丘脑的视交叉上核。
(二)性别
成年女性的体温平均比男性的高0.3℃。而且,其体温还随月经周期发生变动:月经期及月经后的前半期体温较低,排卵日最低,排卵后到下次月经期前则较高。女性体温的性周期变化可能与性激素的周期性分泌有关,排卵后的体温升高很可能是孕激素作用的结果。临床上,通过测定成年女性的基础体温来了解有无排卵和排卵日期。故基础体温可用作避孕的参考指标,但应当注意其安全性并不高。
(三)年龄
儿童的体温稍高于成年人的体温,而老年人的体温则比成年人的体温又略低一些,这些体温变动与基础代谢率有关。新生儿,特别是早产儿,由于其体温调节机构发育尚未完善,调节能力较差,体温易受环境因素的影响而变动。因此,对婴幼儿应特别加强保温护理以保持其体温恒定。老年人对外界温度变化代偿的能力也较差,亦应注意保暖。
(四)肌肉活动
肌肉活动时产热量增多,体温升高,个别可升高2℃左右;肌肉活动停止后体温可逐渐恢复。癫痫发作后,患者体温升高,这是因为骨骼肌剧烈地强直收缩的结果。所以,临床上应先让病人安静一段时间后再测定体温,而给小儿测定体温时还应防止哭闹。
(五)其他因素
精神因素、环境温度、进食等均能影响基础代谢率,继而影响体温。麻醉药通常可抑制体温调节中枢或者影响其传入途径的活动,也可扩张皮肤血管,故导致体温降低。所以,术中和术后一段时间内都应注意病人的保温护理。解热镇痛药主要通过扩张皮肤血管并促进出汗,使发热病人的体温趋向正常,但不能降低正常人的体温。
四、皮肤温度和平均体温
(Skin temperature and mean body temperature)
皮肤温度在很大程度上受局部血流量的影响。例如,在寒冷环境中或是人处于情绪激动时,交感神经紧张度增强,皮肤血管收缩,皮肤血流量减少,皮肤温度降低。所以,皮肤温度在一定程度上可以反映血管舒缩的功能状态,故临床上用作诊断外周血管疾病的指标。不同部位的皮肤温度相差较大。在环境温度为23℃时,足、手、躯干、额部的皮肤温度分别为 27℃、30℃、32℃和33~34℃。可见,四肢末梢皮肤的温度最低,而越近躯干 、头部则皮肤温度愈高。因此,血液循环欠佳的四肢末梢如手指、脚趾及足跟等成为冬季时节冻疮的好发部位。
1. 皮肤平均温度 皮肤平均温度(mean skin temperature,Tmst)可反映整体皮肤温度的动态变化。通常采用多点测定法求算:即将体表划分为几个大区域,在每区选一个测定点测温后代入公式计算即可。可用10点法、8点法、6点法、4点法、3点法等。例如,8点法分为头、上臂、手、胸、背、大腿、小腿、足等,4点法分为小腿、大腿、上臂和胸部。现举4点法的计算公式(此法的计算值与8点法的几乎相同)如下:
Tmst≈0.2(小腿皮肤温度+大腿皮肤温度)+0.3(上臂皮肤温度+胸部皮肤温度)
式中的0.2和0.3分别为各区占体表面积的比例系数。
2. 平均体温 实践证明,以某个部位的温度来代表包括体表温度在内的整体温度是不够精确的。因此推出了平均体温(Tmbt,mean body temperature)的算法,其测算公式如下:
Tmbt≈0.67 Tcore+ 0.33Tmst 用于寒冷环境
Tmbt≈0.9 Tcore+ 0.1Tmst 用于温暖环境
式中的Tcore为体核温度,通常以直肠温或鼓膜温度为代表;Tmst(mean skin temperature)为皮肤平均温度。实际上,平均体温多用于科研领域,而在临床上的应用并不多见。
第二节 体热平衡
(Body heat equipoise)
正常体温的维持,是在体温调节中枢的控制下,产热和散热两个过程动态平衡的结果。机体产热和散热之间保持相对平衡的状态称为体热平衡(图8-2)。机体内所容纳的热量称为机体热含量(body heat content)。机体热含量=体重(kg)×0.83×平均体温(℃)。式中的0.83代表人体组织的比热。因对个体而言,比热和体重是相对固定的,故只需测定平均体温即可算出机体的热含量。
一、产热
(Heat production)
(一)产热器官
机体的热量来源于体内代谢,特殊情况下还可来源于比机体温度更高的环境。体内营养物质代谢释放的化学能,50%以上以热能形式直接用于维持体温,其余不足50%的化学能经贮存、转化与利用,最终也变成热能参与体温的维持(用于完成机械外功部分除外)。人体的主要产热器官是内脏、骨骼肌和脑(表8-1)。内脏中,以肝的代谢最旺盛,产热量最大。检测发现,安静时肝脏血液的温度比主动脉的高0.4~0.8℃。尽管每块骨骼肌在安静状态下产热量不多,但由于骨骼肌的总重量占全身体重的40%左右,具有巨大的产热潜力。当骨骼肌的活动强度稍有增强,机体的产热量即可急骤增加。因此,机体安静时以内脏产热为主,而活动时则以骨骼肌产热为主。
表8-1 几种组织器官的产热百分比
组织器官 安静时产热量 (%) 活动时产热量 (%)
脑 16 1
内脏 56 8
骨骼肌 18 90
其他 10 1
(二)产热方式
热量的产生取决于机体的代谢率。机体主要通过下列方式来增加产热量以维持体温。①基础代谢产热 机体即使处于基础状态下,因其细胞数量巨大,产热量仍是相当大的。②额外代谢产热 甲状腺激素、生长素、雄激素、肾上腺素、去甲肾上腺素等增多或交感神经兴奋,作用于细胞均可引起代谢增强;细胞本身的化学活动增强(常见于细胞温度增加时)也可导致代谢增强,结果产热增多。这种产热方式泛称非寒战产热(non-shivering thermogenesis),也有学者将非寒战产热定义为交感神经兴奋时引起的褐色脂肪(brown fat)分解产热。褐色脂肪细胞中含有大量的线粒体,而氧化磷酸化解偶联作用使物质氧化时以热的形式释放能量就发生在这些线粒体中。这些细胞接受交感神经的支配,神经节阻断剂或肾上腺素能β受体阻断剂的应用可消除非寒战产热。褐色脂肪出现于出生后,因新生儿不能发生寒战,故非寒战产热对新生儿的保温有着特殊的意义。此外,如寒冷环境持续数周,下丘脑-腺垂体-甲状腺功能轴活动增强,甲状腺激素分泌增多,也可引起全身细胞代谢率增加,产热量增多。③肌肉活动产热 骨骼肌随意运动可导致代谢明显增加,其产热量可高达机体总产热量的90%;此外,寒战也可产生巨大的热量。寒战(shivering)是指机体处于寒冷环境时,骨骼肌发生的不随意节律性收缩,其节律为9~11次/min。寒战的特点是屈肌和伸肌同时收缩,所以基本不做外功,但产热量很高。通常在寒战之前,骨骼肌由于寒冷刺激先出现寒冷性肌紧张(frigid muscle tone),在此基础上因寒冷刺激的持续作用而发生寒战,代谢率可增加4~5倍。④食物特殊动力效应产热(见前文)。
(三)产热调节
体液因素和神经因素均参与产热活动的调节。①体液调节:如上所述,多种激素可刺激细胞增加代谢率,其中以甲状腺激素的作用最重要。长时间的寒冷刺激可使甲状腺活动明显增强而分泌大量的甲状腺激素,使代谢率增加20%~30%。甲状腺激素作用的特点是起效慢,但作用时间长。去甲肾上腺素等也可刺激产热,其特点是起效快,但维持时间短。②神经调节:当寒冷信息通过传入神经传至下丘脑时,一方面通过交感神经-肾上腺髓质系统的活动增加代谢率,另一方面通过躯体神经系统引起寒战以增加产热量。前述的甲状腺激素产热效应实际上就是通过下丘脑-腺垂体-甲状腺功能轴的活动而实现的,是神经-体液调节的典型范例。
二、散热
(Heat loss)
(一)散热器官
人体的热量可通过皮肤、呼吸道、泌尿道、消化道等部位向外界发散。在一般环境温度下,体热约有1.5%随粪、尿散失,约有14%在呼吸过程中从呼吸道散失,这些散失的热量在总散热量中所占的比例较少,且不受体温调节机制的调控。实际上,大部分的体热(约85%)通过皮肤散发,而且皮肤散热量受机体体温调节机制的调控。因此,皮肤是主要的散热部位并在体热平衡中发挥重要作用。
皮肤散热量的多少,关键取决于皮肤与周围环境的温度差。机体深部的热量可以通过热传导和血液循环的方式到达皮肤,以后者为主。单位时间内,由血液循环传递到皮肤的热量=血液比热×皮肤血流量×流到皮肤的动脉血与从皮肤流回的静脉血的温度差。皮肤血液循环的特点是:分布到皮肤的动脉穿透皮下脂肪等隔热组织,在乳头下层形成动脉网,经异常曲折的毛细血管延续为丰富的静脉丛;在皮下有大量的动-静脉吻合支;皮肤血管受交感神经的调控。这些结构特点有利于机体根据实际需要来调节散热量:在炎热的环境中,交感神经紧张性降低,皮肤血管舒张,动-静脉吻合支开放,皮肤血流量大大增多,皮肤温度升高,散热量增加;反之,在寒冷环境中,交感神经紧张性增强,皮肤血管收缩,动-静脉吻合支关闭,皮肤血流量剧减,皮肤温度下降,散热量减少。
(二)散热方式
传递到皮肤的热量,通过辐射(radiation)、传导(conduction)、对流(convection)和蒸发(evaporation)等方式发散到外界环境。
1.辐射
机体以热射线(红外线)的形式将体热传给外界的散热方式称为辐射散热。所有大于绝对零度的物体都具有这种波长为5~20μm的红外热射线。人体向各个方向发散热射线,反之,周围物体也将热射线发散给机体。如图8-3所示,在21~25℃安静休息时,裸露个体丢失的热量约有60%是通过辐射散发的。辐射散热量的多少取决于皮肤与周围环境的温度差和有效散热面积。皮肤温度高于环境温度,其差值越大,散热量越多;反之,机体则吸收外界物体的热量。此外,有效散热面积越大,散热量越多。人体采用不同的姿势时,其有效散热面积可有较大的变化。
2.传导
机体热量直接传给较冷接触物的散热方式称为传导散热。机体深部的热量以传导方式传到皮肤继而直接传给所接触的较冷物体,如衣服、书桌、床等。正常情况下机体通过固体物传导散热的很少,仅占总散热量的3%左右。传导散热的多少取决于皮肤与接触物的温度差、接触物的热导率、接触面积等。温度差越大,热导率越高,接触面积越大,则散热量越多。衣服的热导率很低,但如被浸湿则其传导散热大大增加。水的热导率高,热容量大,所以临床上常用冰袋、冰帽给病人降温。另外,脂肪的热导率较低,肥胖者和女性的皮下脂肪较多,所以,他们由深部向表层传导的散热量要少些。
3.对流
对流散热是指通过流体来交换热量的一种散热方式。人体皮肤总是被一薄层空气(或游泳时的水)包绕。皮肤的热量先传给这一层空气并使之升温,如这层空气的温度升至与皮肤温度相等时,则传导散热停止。所幸的是,由于空气对流,这些流走的温暖空气被较冷空气替代,使传导散热得以继续进行。因此,对流是传导散热的一种特殊形式。对流散热的多少主要取决于风速,也受皮肤与接触物温度差的影响。风速越大,散热量越多,这就是风扇降温的机制。但需指出的是,风速增加与散热量变化不呈比例关系;且风速极高时,因磨擦产热可致热量倒流。另外,温度差越大,散热量也越多。
衣服的热导率很低并阻止空气对流,同时衣着也阻碍水蒸汽向外界散发,故用于保温御寒。空调降温也与多种机制有关:皮肤与空气温度差的增大导致辐射散热、传导散热及对流散热均增加,冷风直吹人体时尚可进一步增强对流散热。
以上散热方式只有在皮肤温度高于环境温度时才有散热意义。当环境温度高于皮肤温度时,机体通过这些直接的方式吸纳环境的热量。此时,蒸发便成了机体惟一有效的散热方式。
4.蒸发
机体通过蒸发水分来散发体热的散热方式称为蒸发散热。在常温下,体表每蒸发1g水可使机体散发2.43kJ的热量。蒸发散热分为不感蒸发(insensible perspiration)和发汗(sweating)两种形式。人体即使不发汗,其皮肤和呼吸道仍不断有水分渗出而被蒸发掉,这种感觉不到的水分蒸发称为不感蒸发。室温在30℃以下时,人体24h不感蒸发的水量约为1 000ml,其中通过皮肤蒸发的水分约为600~800ml,这种蒸发与汗腺活动无关。当环境温度升高、人体活动增加或发热时,不感蒸发量可以增加;婴幼儿因其不感蒸发的速率高于成人,故在缺水状态下更易发生脱水。很显然,脱水病人在计算补液量时必须充分考虑到不感蒸发这个因素。发汗是汗腺主动分泌汗液的过程,又称可感蒸发(sensible perspiration)。汗液蒸发同样带走大量的热量。但需注意的是,汗液只有在汽化时才有散热作用,如被擦掉则不能起到使机体散热的作用。蒸发散热受温度、风速、空气湿度的影响。环境温度高,发汗速度加快;但人若在高温环境中停留时间过长,可因汗腺疲劳而导致发汗速度明显减慢。皮肤温度高,风速大,则汗液汽化加快,散热增多。值得注意的是,空气湿度增大时,虽发汗增多,但汗液不易蒸发,导致体热贮积,可反射性地引起大量出汗。若先天性汗腺缺乏症或大面积烧伤病人存在汗腺分泌障碍,在热环境中由于皮肤不能散热,体温可明显上升。
(三)汗腺及其活动与汗液
安静状态下,当环境温度升至30℃左右时,人体汗腺便开始分泌汗液。而在活动时,气温即使低于20℃,亦可出现出汗。人体的汗腺分为大汗腺(apocrine gland)和小汗腺(eccrine gland)两种。大汗腺局限于腋窝、乳晕、外阴部、外耳道和足部等处,开口于毛根附近。它于青春期时开始发育并活动,可能与性功能有关。小汗腺见于全身皮肤(除口唇、唇红区、龟头、包皮内面、阴蒂外),其中,掌心和脚底最多,头部、手背次之,四肢躯干稀少,但以四肢躯干的发汗能力最强。汗腺是一种结构比较简单的盲端管状腺(图8-4),可分为两部分:①位于皮下深部的分泌汗液的卷曲部分;②通过真皮、表皮向皮肤表面运送汗液的导管部分。
发汗是一种反射活动。中枢神经系统从脊髓到大脑皮层都有管理发汗的中枢,其中以下丘脑发汗中枢(center of sweating)的作用最重要。视前区-下丘脑前部的神经冲动经自主性通路传至脊髓,然后经交感神经的胆碱能纤维控制小汗腺的分泌细胞。因此,注射乙酰胆碱可引起发汗,而阿托品可阻断发汗。另外,有部分手、足及前额等处的小汗腺接受肾上腺素能纤维的支配。大汗腺不受神经支配,但可接受血中肾上腺素的刺激而出现分泌活动。
汗腺的分泌可由温热性刺激和精神紧张引起。由温热性刺激引起的发汗称为温热性发汗(thermal sweating)。温热性发汗见于全身各处,主要受下丘脑发汗中枢控制,其主要意义在于散发体热,调节体温。由精神紧张或情绪激动引起的发汗称为精神性发汗(mental sweating)。精神性发汗主要见于掌心、足底、腋窝和前额等处,由大脑皮层运动前区发出的神经冲动引起,意义不明。这两种发汗活动并不是截然分开的,而是经常以混合形式出现。实际上,汗腺在一定程度上也接受血液中肾上腺素和去甲肾上腺素的刺激。这对运动使体热产生增多的同时,通过交感神经-肾上腺髓质活动增强来增加发汗散热有着积极的意义。
汗腺分泌时,其分泌管腔内的压力高达37.3kPa(250mmHg)以上,可见汗液分泌是一种主动过程。刚从汗腺上皮细胞分泌出来的液体为分泌原液,等同于无血浆蛋白的血浆。当它流经导管管腔时,在醛固酮的作用下,其Na+、Cl-被重吸收,所以最后排出的汗液是低渗的(表8-2)。NaCl重吸收的比例与发汗速度有关,发汗速度越快,分泌原液中被重吸收的NaCl比例就越小。汗液中水分占99%,而固体成分不到1%。在固体成分中,大部分为NaCl,也有少量KCl、尿素和乳酸等。如机体大量出汗而丧失体液时,失水多于失盐,常可导致高渗性脱水。因汗液毕竟带有一定的盐,故大汗后补水的同时需注意补盐,否则有可能从高渗性脱水转化为低渗性脱水。实际上,运动后保健以摄入含30~40mmol/L NaCl的5%~10%糖溶液为最好。
可见,汗腺活动具有调节体温、排泄物质的作用。此外,汗液可和皮脂腺分泌的皮脂一起组成皮脂膜,起到保护皮肤的作用。大汗腺的分泌物为浓稠的乳状液体,含有蛋白质、糖类和脂肪。分泌物中的这些有机物质很容易被皮肤表面的微生物如葡萄球菌分解,产生令人不愉快的气味,表现为腋臭(bromhidrosis)。
第三节 体温调节
(Thermoregulation)
体温调节包括自主性体温调节和行为性体温调节。自主性体温调节(autonomic thermoregulation)是指在体温调节中枢的控制下,机体通过改变产热和散热活动来维持体温恒定的反应。行为性体温调节(behavioral thermoregulation)是指机体为维持体温而采取的各种行为。显然,后者是以前者为基础的,是对前者的补充。人的行为性调节是有意识的活动,如在不同温度环境中,人以增减衣服或人工地改变环境温度来祛暑御寒。通常所说的体温调节,主要是指前者而言。
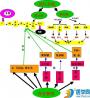
自主性调节是由体温反馈控制系统完成的。如图8-5所示,控制系统包括调定点和体温调节中枢,它的传出信息调节受控系统如肝脏、骨骼肌、皮肤血管和汗腺等活动,试图维持机体温度在一定水平;温度感受器检测受干扰因素影响后的体温输出(受控)变量,并不断将反馈信息送回控制系统,进而调整传出信息以精确控制受控系统的活动,从而维持体温的恒定。
相关热词搜索:体温
上一篇:第七章 能量代谢
下一篇:第九章 尿液的生成与排泄
精彩图文
频道总排行
频道本月排行
- 158第十章 感觉器官的功能
- 146第五章 呼吸
- 75第八章 体温
- 42第六章 消化和吸收
- 37第一章 绪论
- 25第十三章 生殖
- 4第三章 血液
- 3第七章 能量代谢
- 3第九章 尿液的生成与排泄
- 2第十二章 内分泌系统
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)