两例心脏病孕产妇死亡病例
2012-02-25 17:06:52 来源:37度医学网 作者: 评论:0 点击:
病史简介
主诉:停经34+2W,头晕、心慌,活动后气急加重4天。
孕期在某二级医院行不正规产检,共4次(未建卡)。诊断妊娠贫血,治疗。
孕期在某二级医院行不正规产检,共4次(未建卡)。诊断妊娠贫血,治疗。
已知先天性心脏病11年,未处理。未告知产科医生心脏病病史。
近4天感头晕、心慌,活动后呼吸困难,未及时就诊。
入院当天停经34+2W,头晕、心慌,活动后呼吸困难加重,不能平卧,无咳嗽,无发热,去某区妇保健院就诊。追问病史有先天性心脏病,于当天18:00转入某三级综合性医院。
体格检查
T 36.5,P 120bpm,R 23bpm,BP 140/80mmHg;半卧位,精神差,贫血貌,口唇紫绀,手指呈明显杵状指,指甲发绀,颈软,胸廓对称,心率120bpm,律齐,心前区听诊可闻及 II-III级收缩期杂音,双肺未闻及明显啰音。肝脏肋下未及,脊柱无异常,下肢水肿(+)
T 36.5,P 120bpm,R 23bpm,BP 140/80mmHg;半卧位,精神差,贫血貌,口唇紫绀,手指呈明显杵状指,指甲发绀,颈软,胸廓对称,心率120bpm,律齐,心前区听诊可闻及 II-III级收缩期杂音,双肺未闻及明显啰音。肝脏肋下未及,脊柱无异常,下肢水肿(+)
产检
宫高 30cm,腹围 91cm,胎心 140bpm,未及宫缩。
宫高 30cm,腹围 91cm,胎心 140bpm,未及宫缩。
辅助检查
动脉血气分析:PH 7.43,PCO2 29mmHg,PO2 33mmHg,SO2 66%,BE 5.1mmol/L,HCO2 19.2mmol/L
电解质:钠134mmol/L,钾 4.6mmol/L,氯 92mmol/L
电解质:钠134mmol/L,钾 4.6mmol/L,氯 92mmol/L
血常规:WBC 9.6×109/L,N 69.7%,RBC 5.02×1012/L,Hb 105g/L,HCT 34.9%,PLT 94×109/L
肝肾功 :总蛋白 65g/L,白蛋白 32.4g/L,ALT 53U/L,AST 76U/L,LDH 586U/L,AKP 192U/L, 胆汁酸12.1 μmol/L,尿酸434 μmol/L,余(-)
心肌酶谱:ALT 76U/L,AST 95U/L,CK 30U/L
肌钙蛋白(-)
处理过程
一、患者入院后
完善相关检查,予以预防感染、强心、利尿、扩血管、镇静等治疗。
完善相关检查,予以预防感染、强心、利尿、扩血管、镇静等治疗。
预防感染:青霉素320万U+NS 20ml 静推
强心: 毛花苷C 0.4mg+NS 20ml 静推
利尿: 呋塞米 20mg 静推
扩血管:硝酸甘油 20mg+5%GS 500ml 静滴
镇静: 安定 5mg 口服 等
二、次日凌晨
1:30 患者宫缩,渐强,30''/5-6' ,强度中,同时自觉呼吸困难,即可准备剖宫产终止妊娠;
1:30 患者宫缩,渐强,30''/5-6' ,强度中,同时自觉呼吸困难,即可准备剖宫产终止妊娠;
1:35 患者胸闷气急明显,有排便感,肛查发现宫缩时宫口开打4+cm,胎头平棘,立即将患者转至产床,心电监护下密切观察产程进展,并再次强心利尿处理。心率120bpm左右,呼吸30bpm,SpO2 50--60%;
1:55 患者心率130bpm,呼吸40bpm,SpO2 56%,宫口7+cm,胎头S+1,羊膜囊鼓;
2:30 患者诉宫缩时胸闷,气急明显,此时宫口近开全,S+1,故决定上台接生,准备产钳缩短第二产程,并请麻醉科到场;
2:40 患者心率138bpm,呼吸38bpm,SpO2 52%,宫口开全 S+2,产钳助产接生;
2:50 胎儿娩出,娩一活女婴,1880g,阿氏评分 9’ 9’ ,转ICU;
2:52 胎儿娩出后立刻给患者强心(西地兰0.2mg 静推),利尿(速尿20mg 静推),腹部沙袋按压处理,但患者突然意识不清,呼之不应,心电监护示室性心律,心率80bpm,呼吸45bpm,SpO2 30%, 随之患者呼吸心率骤停,血压下降;
立即行气管插管,持续胸外按压,多次肾上腺素和利多卡因50mg静推,电除颤3次,但是电复律未成功,胸外按压间歇心率0 ,与患者家属多次沟通后放弃治疗;
3:40 停止一切抢救,心电图示一直线,宣告临床死亡。
病史简介
病史简介
孕妇,23岁,0-0-1-0
主诉:孕26+6W,发热伴寒战2W
孕期无正规产检,行两次B超检查,未见异常。
半月前无明显诱因出现高热,最高至40.5度,同时出现胸闷、乏力症状,夜间平卧常有胸闷不适感。追问病史,患者自幼即发现室间隔缺损(缺口3mm左右),未治疗。
当地医院查心彩超:室间隔缺损5mm,肺动脉赘生物44.8mm SpO2 96%(鼻导管吸氧中),肺动脉高压43mmHg;
血培养见金黄色葡萄球菌,罗氏芬,青霉素抗感染治疗一周,症状无改善,明显水肿加重,转我院。
入院检查
两枕仰卧,有咳嗽、咳痰症状;T 37.2℃,P 105bpm,R 25bpm ,BP 111/70mmHg,SpO2 98%;心律齐,肺动脉瓣区可闻及收缩期吹风样杂音,两肺呼吸音清,下肢水肿明显(+++);
血常规:WBC 12.13×109/L,N 90.5%,Hb 90g/L,Plt 21×109/L
尿常规:尿蛋白 70mg/dl
出凝血系列:PT 14.1s,APTT 41.1s,FIB 1.99g/L
肝肾功能: 白蛋白19.4g/L,尿素氮15.7 mmol/L,肌酐223.0 μmol/L
动脉血气:PH 7.327,PCO2 28.6mmHg,PO2 78.8mmHg,SO2 98.9%
电解质: 钠137mmol/L,钾4.9mmol/L, 氯105mmol/L
D-二聚体:2.686μg/ml
肌钙蛋白:0.04ng/ml
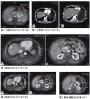
心彩超:先心室缺嵴型(0.6cm 左向右分流);SBE:肺动脉瓣及室间隔膜部破口处赘生物;轻度三闭(跨膜压差43mmHg);心包积液
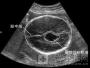
B超:宫内单胎妊娠
胸片:两肺感染;心影增大
血培养:金黄色葡萄球菌生长
处理过程
入院后即告知病危,并完善各项相关化验,留置导尿,心电监护,并立即请胸外科、心内科高年资医师紧急会诊。
根据外院血培养结果给予万古霉素及青霉素钠抗感染治疗,速尿、安体舒通利尿消肿、减轻心脏负荷。再次行血培养。
科内讨论后建议患者尽早终止妊娠,并联系麻醉科、ICU及血库给予相关支持,拟定次日急诊行剖宫产术并转至ICU 。
患者尿量极少,经多次速尿静推后(累计共300mg),至次日6:00尿量仅240ml
次日6:15诉有排便感,伴少量阴道流血,检查发现宫口已近开全,羊膜囊鼓,两阵宫缩后胎儿及胎盘一并娩出,胎儿男,810g 外观无异常,出血60ml,检查产道正常无裂伤。分娩过程中患者生命体征稳定,T36.5℃,P 105bpm,R 29bpm,BP 115/50mmHg,SpO2 97%。
流产后尿量仍较少,呼吸急促、发热(39.5-38.7℃)
多次请相关科室会诊(心内科、麻醉科、胸外科):动态监测肾功能,动脉血气分析、电解质,信希汀、可乐必妥抗感染,特苏尼、速尿利尿,速碧宁改善微循环。
第一天:尿量543ml
第二天:尿量450ml
胸外科建议患者进一步进行心肺疾病相关治疗,但患者及家属坚决要求回当地医院继续治疗。
流产后第三天下午15:30救护车来院,当时T36.3,P 88bpm,R 42bpm,BP 115/50mmHg,SpO2 96%(鼻导管吸氧中);两肺呼吸音粗,可闻及少许湿罗音;当日尿量200ml左右,色深。
救护车离院后,高架桥堵车,1.5h ,患者呼吸愈发急促,同时SO2 逐渐下降,与家属沟通后立即转会我院,约16:30至我院急诊,由内科接诊并进行抢救。
来院时神清,口唇绀 HR 120bmp,R 42bmp,SpO2 82%(鼻导管吸氧中),BP 180/70mmHg,双肺可及湿罗音,给速尿欣康、罗氏芬对症治疗,情况逐渐恶化,家属表示放弃有创抢救,仅一般治疗抢救,于次日凌晨2:38宣告死亡。
死亡诊断
1. 孕27w 0-0-2-0 流产后
2. 先心(室缺),肺动脉赘生物,轻度肺动脉高压,心功IV级
3. 产前发热,感染性心内膜炎
4. 妊娠合并血小板减少,轻度贫血
5. 多脏器功能损伤(肾衰,心肺功能衰竭)
上一篇:骨痛慢性肾衰M蛋白血症
下一篇:慢性胰腺炎门静脉狭窄导致消化道大出血
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)