横膈功能障碍综述
2012-03-18 10:02:16 来源:医学论坛网 作者: 评论:0 点击:
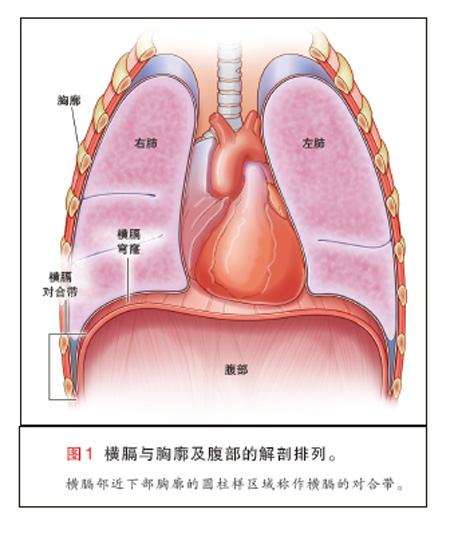
横膈是分隔胸腔与腹腔的穹窿状结构。横膈是主要的呼吸肌, 受C3至C5神经根发出的膈神经支配,主要由抗疲劳的Ⅰ型慢收缩及Ⅱa型快收缩肌纤维组成1。考虑到横膈的解剖及其附着在胸壁(的结构),就能很好地理解 其机械作用2。横膈与下部胸廓相邻的区域称为对合带(图 1)。当膈肌收缩时,腹部内容物向骶尾方向移动,对合带部位腹压增加,下部胸廓扩张。 影响膈肌 神经支配、收缩性或与胸壁机械耦合的疾病(过程)均可致膈肌功能障碍3。这类功能障碍反过来可引起呼吸困难、运动能力减退、睡眠呼吸障碍、全身症状、睡眠过度、生活质量降低、肺不张及呼吸衰竭4~6。本综述的重点是与无力及麻痹有关、而与解剖异常无关的(横膈)功能障碍。
临床特点
膈肌功能障碍是(引起)呼吸困难的一种易误诊的原因,在无法解释的呼吸困难中,应该时时考虑到该原因的可能7~9。横膈功能障碍的(严重)程度从产生 压力能力的部分丧失(无力)至膈肌功能完全丧失(麻痹)不等6,10。膈肌无力或麻痹可影响一侧或两侧半膈,可见于有代谢性或炎性疾病的情况、创伤或手术 后、(接受)机械通气期间以及存在纵隔肿块、肌病、神经病或引起肺通气过度的疾病时3,4,6,11~14。
单侧膈肌麻痹的患者通常没有症状,不过可能出现劳力性呼吸困难及运动能力受限(表1)5,14~16。单侧膈肌麻痹的患者在平卧时偶尔报告有呼吸困 难。一些共存疾病,如肥胖、其他肌肉群的无力或潜在的心脏和肺部疾病(例如慢性阻塞性肺疾病),可能加重单侧膈肌麻痹患者的呼吸困难(尤其是在患者平卧 时)17。如果患者没有症状,单侧膈肌麻痹可能因X线下半侧半膈抬高的偶然所见而得以发现。

双侧膈肌麻痹或膈肌严重无力的患者更可能出现症状,并可能表现为难以解释的呼吸困难或反复发生的呼吸衰竭。这些患者在静息、平卧、用力或(身体)浸于 水中达腰部以上时,可有明显的呼吸困难4,8,他们经常需要在躺椅上入睡及避免游泳或需要俯身的活动3。在单侧或双侧膈肌麻痹的患者中,应询问胸部手术、 颈椎推拿、颈部损伤、缓慢进展的神经肌肉病或急性颈部或肩部疼痛病史4 。双侧膈肌麻痹患者出现睡眠片段化及睡眠中低通气的危险性增加18,19。因此, 最初的症状可能包括乏力、随眠过度、抑郁、晨起头痛及夜间频繁觉醒。双侧膈肌麻痹的其他并发症包括亚段肺不张及下呼吸道感染。
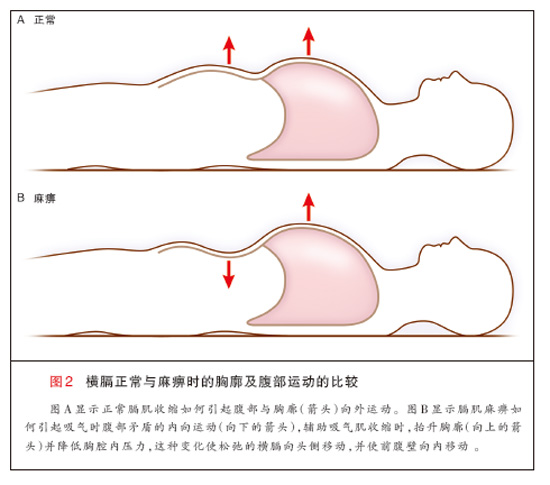
在体格检查中,可能发现(患者)在平静呼吸时有心动过速以及使用辅助呼吸肌4。可以通过触诊颈部(可)发现使用辅助呼吸肌,(患者)在做吸气动作时, 检查者可以感觉到胸锁乳突肌的收缩。在呼气末与吸气末时叩诊胸廓下部,可能发现膈肌移位(幅度)减小。膈肌功能障碍最典型的体征是腹部矛盾收缩,即在吸气 时,胸廓扩张的同时腹部出现矛盾的向内运动(图 2)4,20。这种紊乱的呼吸模式是由代偿性使用胸廓及颈部的辅助吸气肌所致15,21。这些肌肉收缩并 降低胸腔压力时,软弱或无力的横膈向头侧移位,而腹壁向内运动。这种矛盾的呼吸模式在平卧位的患者中最易见到。腹部矛盾收缩通常在患者对抗闭合气道所能产 生的最大跨膈压<30 cm水柱时观察到10。腹部矛盾收缩很少发生在单侧膈肌麻痹时16,17,当腹部矛盾收缩发生在单侧膈肌麻痹时,提示呼吸肌 普遍无力16。
自然史
膈肌功能障碍的自然史很大程度上取决于病因及基础疾病的进展速度。与年龄相关的呼吸驱动、呼吸肌力量及胸壁顺应性的改变,可能使膈肌功能障碍患者易发 生低通气18~20。在有某些神经肌肉病时(如肌营养不良),膈肌功能障碍病程呈进行性(进展),而在创伤后或感染性膈肌麻痹的情况下,约2/3的患者可 以自发恢复,不过可能需要相当长的时间12,13,22~25。(膈肌功能障碍的恢复)需要膈神经的再生,(这一过程)可能耗费长达3年的时间13。神经 痛性肌萎缩(常常以急性肩部或颈部疼痛、随后出现呼吸困难的病史为标志)引起的单侧或双侧膈肌麻痹的患者常常在1~1.5年内完全恢复或症状改善 13,24。在心脏术后出现膈肌功能障碍的患者中,恢复时间可能要略短一些12。相比之下,脊髓创伤性损伤后发生膈肌功能障碍的患者预后较差23。
病因
由于其病因的多样性,具有临床意义的膈肌功能障碍发生率很难估计3,4。膈肌功能障碍的病因可以按损害的水平分类,并在此以从头至脚的顺序进行讨论(图3)。对于某些疾病,损害可能发生于不止一个解剖水平,例如重症多神经病可能同时由外周神经病变以及肌病所致26。
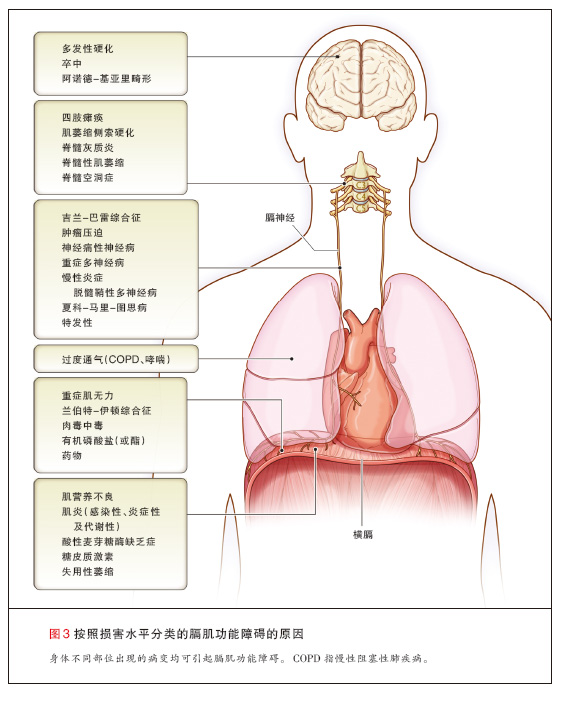
髓质或脊髓可能受到脱髓鞘斑块的影响。不过,在多发性硬化时很少见到膈肌无力(的发生)27。高位脊髓损伤(C1或C2)可以引起膈肌麻痹,而中段颈 椎病变(C3至 C5)中,膈肌功能则得以部分保存。在病变位于C3的患者中,大约40%(的患者)需要机械通气,而在病变位于C4或C5的患者中,需要 通气支持的不到15% 28。累及脊髓上运动神经元的疾病(例如肌萎缩侧索硬化或脊髓灰质炎)经常导致膈肌功能障碍及呼吸衰竭。膈肌无力可能在最初的脊髓 灰质炎感染后很快发生或在许多年以后才发生(平均为35年)29。引起膈肌无力以及累及脊髓运动神经元的其他疾病包括脊髓空洞症、副肿瘤运动神经病(例如 抗-Hu综合征)及脊髓性肌萎缩症。这些疾病所引起的大部分并发症以及(患者)死亡的原因是呼吸衰竭。
膈神经损害最常见的原因是手术中的医源性损伤或支气管来源的肿瘤或纵隔肿瘤引起的压迫30,31。在心胸或颈部手术中,膈神经损害可能是由横断、拉 伸、挤压或低温(损伤所致)。在心脏手术中,用于降低心肌温度的含冰屑或冰泥的冷盐水是膈神经损伤最重要的危险因素32。采用心脏隔热垫以避免对膈神经的 低温损伤,显著降低了这类患者中的膈肌功能障碍发生率33。其他可直接影响膈神经的疾病(过程)包括创伤、感染(例如带状疱疹和莱姆病)及炎症性疾病。吉 兰-巴雷综合征常合并膈神经受累,高达25%的患者需要机械通气34,35。大约5%的神经痛性肌萎缩[帕尔森(Parsonage)-特纳综合征]患者 膈神经可能受累,在接受心脏手术的患者中,(该比例)达到2% 25,36,37。
神经肌肉接头的突触传递病变可能表现为膈肌功能障碍3,10,38。在重症肌无力中,急性呼吸衰竭最常见于肌无力危象时,需要通气支持,免疫调节治疗 常常有效3。在兰伯特-伊顿综合征中,膈肌功能障碍不常见38。肉毒毒素(通常为A型)通过干扰乙酰胆碱向神经肌肉接头的释放来损害膈肌功能39。在极少 的病例中,药物(例如氨基糖苷类)干扰神经肌肉传递,引起膈肌无力及呼吸衰竭。各种遗传性或获得性肌病可能损害膈肌功能并导致生命早期或成年期(发生)呼 吸衰竭3,4。
重症多发神经病及肌病是重症监护室患者膈肌无力及呼吸机依赖的常见原因26。在脓毒症、多器官衰竭及高血糖患者中更为常见,在呼吸机支持脱机困难的患 者中应考虑(存在)此原因26。即使是短期的机械通气,或给予麻痹药物后,也可发生膈肌失用性萎缩,这与快肌纤维与慢肌纤维均有萎缩相关40~42。营养 不良及代谢异常,如低磷血症、低镁血症、低钾血症、低钙血症以及甲状腺功能异常,均可导致膈肌功能障碍及呼吸机依赖(时间)延长43,44。如膈肌无力和 增加呼吸做功的各种疾病(过程)(如肺炎、肺水肿、肺不张或支气管痉挛)同时发生,即使是轻度无力,膈肌也可能无法发挥功能,并导致机械通气(时间)延 长。
慢性阻塞性肺疾病时的肺过度通气使膈肌变短,导致膈肌处于非最佳长度,并在较小程度上通过损害膈肌的机械力学优势(即膈肌张力向跨膈压产生无效转化) 而损害膈肌功能3,45,46。治疗性干预如长效支气管扩张剂、肺减容术及肺移植术,可通过促进肺排空及减小肺容量而减轻过度通气对膈肌功能的负面作用, 从而改善膈肌长度及收缩性能47~49。
诊断
一旦疑诊膈肌功能障碍,可通过许多检查来确诊。胸片可显示半膈抬高及基底部亚段肺不张4。不过,双侧半膈的抬高(如在呼吸机依赖患者中所常见到的)可 能被理解为“吸气不足”或“肺容量减低”,并且其诊断膈肌功能障碍的特异性较低50。虽然胸部X线是检测单侧膈肌麻痹相当敏感的工具(90%),但是,其 特异性却低得无法接受(44%)50。
横膈X线透视检查被广泛用于膈肌功能的评估。“吸气试验”是在经鼻孔短暂、迅速的吸气动作过程中评价横膈的运动,在无病变的患者中会见到横膈下降,单 侧膈肌麻痹时,麻痹的半膈出现矛盾(向头侧)运动。虽然经鼻吸气试验可用于诊断单侧膈肌麻痹,但在诊断双侧膈肌麻痹中,已不再被视为是有用的检查3。在多 达6%的没有膈肌麻痹的患者中,可出现经鼻吸气试验假阳性结果51。在呼气至功能残气量以下容量的过程中,腹肌主动收缩,随后出现吸气开始时的腹肌突然松 弛,导致麻痹的横膈向骶尾侧移动,此时可出现假阴性结果。吸气开始时这种突然的向骶尾侧移动可能被错误地理解为横膈收缩20。
根据检查的无创性及可及性,一般(可以)作出有关的诊断检查决策(图4)。肺功能检查(尤其是直立及平卧位的肺活量测定)容易进行,是无创检查,(其 结果)可能支持或驳倒膈肌功能障碍的诊断。 在单侧膈肌麻痹中,肺总量可能轻度受限(预计值的70%~79%)10。在严重膈肌无力或双侧膈肌麻痹中,常 出现典型的中重度受限(肺总量预计值的30%~50%)。在单侧及双侧膈肌麻痹中,当患者呈平卧时,限制性功能障碍均变得更为严重。患者平卧时肺活量降低 30%~50%,支持双侧膈肌麻痹的诊断,而患者坐位时肺活量降低10%~30%,可能见于轻微的膈肌无力或单侧膈肌麻痹中14,21。平卧位肺活量几乎 没有降低或不降低时,不太可能存在有临床意义的膈肌无力10。与辅助吸气肌无效活动一致的腹部内容物向头侧的移位是与平卧位时肺活量降低有关的机制 14,21。在单侧膈肌麻痹的患者中,功能残气量及残气量通常正常,在双侧膈肌麻痹的患者中降低14,21。
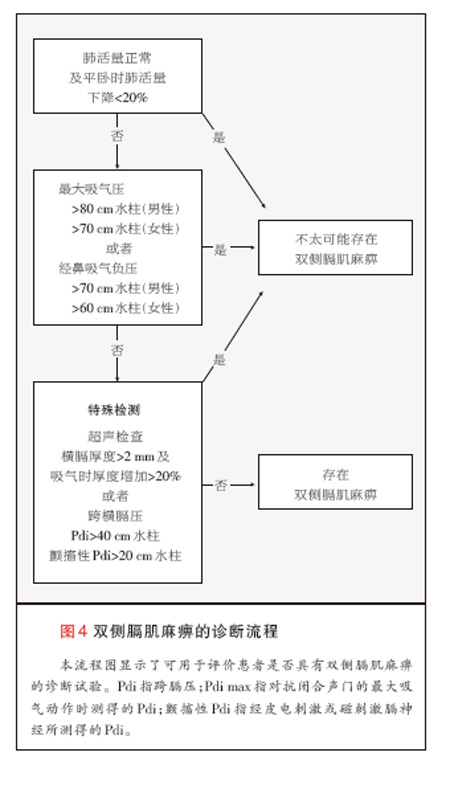
另两项检测膈肌强度的方法是最大静态吸气压及经鼻吸气压检查。这些检查也是无创的,不过呈用力依赖性,且与肺容量测定相比变异性更大52,53。在单 侧膈肌麻痹的患者中,最大静态吸气压及经鼻吸气压轻度降低,约降至60%预计值,在双侧膈肌麻痹的患者中显著降低,降至不足30%预计值14,21。在膈 肌受累而呼气肌正常的疾病(过程)的患者中,最大呼气压常正常。最大静态吸气压与最大呼气压的同时降低,提示膈肌功能障碍的原因是同时累及吸气与呼气肌的 全身性病变(过程)(例如肌营养不良)21,37。但是,最大呼气压的轻度降低(70%~80%预计值)可能仅仅反映肺总量受限时呼气肌的长度-张力特性 欠佳,而不是全身性肌病病变(过程)。
直接测定膈肌功能的方法可分为有创(如跨膈压 [Pdi])或无创(如超声检查)两类。一些医疗机构可能无法进行这些检查,但诊断仍不明确时可能需要 这些检查。Pdi的测定需要经鼻将球囊导管置于食管下段及胃内(见图1的补充材料,与本文全文一起可于NEJM.org获得),计算胃与食管压力的差值可 得出Pdi。Pdi可在潮气呼吸、最大经鼻吸气(经鼻吸气Pdi)、对抗闭合声门的最大吸气(Pdi max)或经皮膈神经电或经磁刺激(颤搐性Pdi) 时检测。经鼻吸气Pdi或Pdi max在男性中>80 cm水柱、在女性中>70 cm水柱时,可除外有临床意义的膈肌无力52,53。刺 激单侧膈神经的颤搐性Pdi>10 cm水柱或刺激双侧膈神经的Pdi>20 cm水柱,也可除外有临床意义的膈肌无力53。在无法进行其他 Pdi检查所要求的动作或需要分别评估两侧半膈的情况下,颤搐性Pdi是评估膈肌功能的一种有用方法53。尽管一般将Pdi测定视为确诊双侧膈肌麻痹的标 准14,20,54,但这种检查是有创的,并且令患者不舒适。
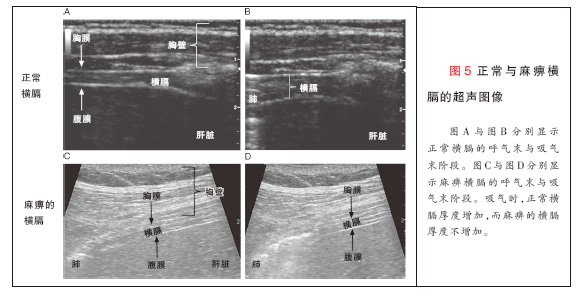
横膈与胸廓的对合带处的横膈超声是一种可用于测定吸气时横膈厚度改变的无创技术(图5与视频1可于NEJM.org获得)。横膈厚度增加反映膈肌缩短 55 ,吸气时横膈不增厚可诊断膈肌麻痹(视频2)56。由于超声可以区分有功能与没有功能的横膈,因而可用于诊断单侧和双侧膈肌麻痹,以及监测麻痹膈肌 的恢复24,56。也有报告膈肌穹窿超声是一种可证实成人57,58与儿童59膈肌麻痹的方法,不过这种技术主要反映横膈的中心腱而不是肌性成分,并且其 局限性与横膈X线透视类似。
在静息呼吸或刺激膈神经时,可进行横膈肌电描记。但一些技术问题限制该方法在诊断膈肌麻痹或无力中的作用,这些问题包括电极的恰当放置,存在来自邻近 肌肉的肌电图“对话”的可能,以及因患者皮下脂肪的差异而导致的肌肉与电极间距离不等11,60。不过,横膈肌电图可能对区分已知膈肌功能障碍的神经病与 肌病原因有作用。
治疗
膈肌功能障碍患者的治疗取决于病因以及有无症状和夜间低通气。可治疗的膈肌功能障碍病因的例子包括与代谢障碍(如低钾血症、低镁血症、低钙血症及低磷 血症)有关的肌病。纠正电解质和激素失衡以及避免应用神经病性或神经肌肉阻断药物可恢复膈肌的强度。寄生虫感染(如旋毛虫病)引起的肌病可能对恰当的抗微 生物药物有反应61。特发性膈肌麻痹或神经痛性肌萎缩引起的麻痹可能自发性缓解13。如果膈肌功能障碍持续存在或进展,可能需要通气支持(包括夜间或持续 通气支持)。通气支持的需求可能是暂时的,如心脏手术后的膈肌麻痹情况,也可能是永久的,如进展性神经肌肉病的情况。在有症状的患者中,开始夜间无创通气 的被广泛接受的适应证是日间动脉二氧化碳分压为45 mmHg或45 mmHg以上,持续5分钟的夜间氧饱和度≤88%,或进展性神经肌肉疾病伴最大静态 吸气压力<60 cm水柱或用力肺活量<50%预计值62。大多数患神经肌肉疾病的患者最终需要机械通气,可采用有创方式(气管切开或气管内 插管),也可以采用无创方式(鼻导管或面罩)进行机械通气。
膈肌折叠术是一种通过将横膈的膜状中心腱与肌肉成分缝合起来,从而使松弛的半膈绷紧的操作。考虑到多数研究是回顾性及非对照研究,还无法充分确定这种 操作的适应证及(治疗)时机。不过,对于有严重呼吸困难、咳嗽、或胸痛、或呼吸机依赖的单侧膈肌麻痹患者,可进行这种治疗63。膈肌折叠术可能使肺活量、 用力1秒呼气量及肺总量增加达20%,而且使呼吸困难好转63,64。与折叠术相关的肺容量增加的原因是横膈固定,从而减少矛盾运动65。一般而言,在推 荐进行折叠术前,应考虑进行长期观察,对于心脏手术或其他涉及颈部或纵隔部位的手术操作后的单侧膈肌麻痹的患者尤其如此,因为此类患者的膈肌功能可能随时 间的延长而出现改善12,24,66。病态性肥胖及进展性神经肌肉疾病是横膈折叠术的相对禁忌证67,折叠术不太可能对双侧膈肌麻痹有帮助。
对于双侧膈肌麻痹且膈神经完整的呼吸机依赖患者,膈肌起搏具有为其提供充分通气支持的潜能。适用此种治疗方法的患者主要是高位颈段脊髓四肢麻痹的患者 或中枢性低通气的患者。尽管膈肌起搏系统的技术有进步,但是,膈肌的激活仍无法提供持续、充分的通气支持68。运动点的腹腔镜下定位术及肌内刺激横膈的较 新的方法已经显示出了有前途的结果69。
在膈肌功能障碍的患者中,睡眠呼吸障碍常见,这是因为在快速眼动睡眠中,辅助吸气肌活动的抑制导致低通气(的发生)17,70。在严重膈肌无力或单侧 膈肌麻痹的患者中,睡眠呼吸障碍的发生与体质指数、性别及年龄无关17。在单侧膈肌麻痹的患者中,睡眠呼吸障碍主要见于有临床意义的无力(单侧颤搐性 Pdi<5 cm 水柱)的患者中17。由于神经肌肉疾病(例如肌营养不良或肌萎缩侧索硬化)引起的膈肌无力患者,也可能患阻塞性睡眠呼吸暂停。
咽部及喉部肌肉无力可以诱使这些患者吸气时气道塌陷70。与其他原因导致的睡眠呼吸障碍一样,无创正压通气是治疗膈肌麻痹患者的首选方法,因为该方法可同时缓解症状及改善生理紊乱。
超声应用的增多可能令我们迅速识别膈肌功能障碍患者,无创通气的进一步革新将为这些患者提供更生理化及更舒适的通气支持。肌内起搏及采用酶替代或转基因疗法治疗先天性肌病的进展可能为有效治疗的出现带来更多希望。
(N Engl J Med 2012;366:932-42. March 8, 2012) [9450101]
上一篇:胃食管反流可能引发慢性咽炎
下一篇:如何限制运动诱发性支气管痉挛?
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)