骨转移瘤的影像学诊断价值分析
2013-04-21 21:07:06 来源:37度医学网 作者: 评论:0 点击:
 |
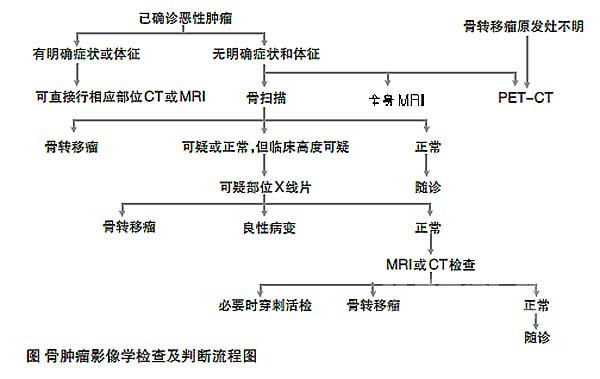 |
骨骼是恶性肿瘤第三常见的转移部位,仅次于肺和肝脏。恶性肿瘤主要通过血液循环转移到骨骼,通过静脉系统转移更为常见。早期发现骨转移对肿瘤患者治疗方案的制定和预后评价具有重要意义。影像学检查是为了早期发现骨转移,确定骨转移累及范围,评价有无骨相关事件(病理性骨折或脊髓压迫)以及监测疗效。了解骨转移瘤各种影像学检查方法的诊断原理、影像学特点及合理经济地选用正确的影像检查途径是非常必要的。
X线平片检查
X线平片可显示骨转移瘤所致的骨质破坏(溶骨改变)或新骨形成(成骨改变),分为3种放射学类型:溶骨型、成骨型和混合型。
溶骨型转移瘤多来源于乳腺、肺、甲状腺、肾脏、肾上腺和胃肠道肿瘤。肿瘤细胞破坏正常骨结构,刺激破骨细胞吸收局部骨质。X线表现为骨小梁变细消失,与正常骨质分界模糊,移行带越宽,侵袭性越强。骨髓腔内转移位于骨皮质旁,可见骨内外膜下骨质凹陷,或骨皮质缺损。
成骨型转移瘤常来源于前列腺癌、肺腺癌、膀胱和胃肠道肿瘤。成骨性改变可能是肿瘤细胞刺激成骨细胞成骨,或是宿主对骨质破坏的一种修复反应。X线表现为结节状、圆形、散在的边界清晰或模糊的斑点状不规则骨质密度增高区,可无(或有)轻微骨膜反应。混合型转移瘤为溶骨和成骨性破坏混合存在,比例可有不同,常见于乳腺癌、肺癌转移等。
X线平片不敏感,骨内矿物质丧失超过25%~50%,才有可能发现骨转移。发生在骨皮质的转移瘤,有可能较早发现。X线平片对锁骨、肩胛骨、脊柱和颅底等解剖较复杂、组织重叠较多的部位显示颇为困难,增加了诊断的难度。
CT检查
骨转移CT检查征象包括骨皮质连续性中断,骨髓内局限性骨小梁结构破坏、局灶性骨硬化及骨质破坏伴软组织肿块,以后者特异性最高。在脊椎转移瘤诊断方面,CT比常规X线检查更敏感,但因设备因素及曝光剂量的限制,临床上很少采用全脊柱CT扫描,对骨扫描阳性而X线检查阴性的病灶,可行局部CT扫描以确定病变是否存在及其性质。肿瘤患者常以胸腹部联合作为一个扫描计划,可显示肺、肝及大部分中轴骨转移,以行治疗前分期。此外,由于CT显示解剖结构清晰,可引导穿刺活检。
CT的后处理技术包括多平面重组(MPR)和三维成像,评价骨转移后骨稳定性非常重要,因此在外科手术计划中占有重要地位。
骨扫描检查
骨扫描最常采用锝99m标记亚甲基二膦酸盐(99mTc-MDP)作为显像剂,通过化学吸附在骨质内的羟磷灰石的钙表面,再用仪器[如γ照相机、单光子发射计算机体层摄影(SPECT)]探测全身骨骼放射性分布情况,反映了骨质代谢活性的变化。
当肿瘤转移至骨组织后,刺激破骨细胞分泌的因子引起骨溶解,这又反过来刺激成骨活动增强,造成骨扫描片上的核素异常浓聚现象。骨转移瘤骨扫描特点是多发、无规则的核素浓聚灶,但有大约2%的溶骨性转移病灶为局部放射性缺损(冷区)。
骨扫描是探查骨转移高度敏感的方法,也是对全身骨骼进行检查的最简单方法。骨转移瘤的初次筛查应采用骨扫描。
骨扫描的特异性低,肿瘤、炎症、外伤等均可导致核素异常浓聚,有时应结合其他影像学方法对骨扫描阳性者进行评价。
磁共振成像(MRI)检查
由于肿瘤组织与正常骨髓间存在信号强度差异,MRI可直接显示骨转移瘤。正常骨髓被肿瘤替代后,在T1加权序列上表现为信号强度减低,可为局灶性或弥漫性。T2信号变化不完全一致,多表现为信号强度增高,但成骨改变等亦可呈低信号,在扩散加权成像(DWI)上多呈高信号。
脊柱椎体压缩骨折首选MRI脊椎成像检查,有助于鉴别压缩性骨折的原因。骨质疏松所致的压缩骨折多有正常骨髓信号残余,DWI多呈低信号,转移瘤所致骨折绝大多数表现为正常骨髓信号完全消失,DWI多呈高信号。椎体后缘凸起,椎弓根信号异常,局限性椎旁或椎管内软组织肿块也支持转移性椎体压缩骨折。
近年来,MRI全身成像(WB-MRI)逐渐应用于临床,在骨转移瘤的敏感性和特异性方面均优于同为全身成像的骨扫描。目前有少数报道证实WB-MRI对骨转移诊断的准确性高于同为全身成像的正电子发射体层摄影(PET)/CT显像。
PET和PET/CT检查
PET已广泛应用于肿瘤诊治,在骨骼病变的应用也逐渐增多。
目前,临床最常采用氟代脱氧葡萄糖(18F-
FDG)进行全身PET成像,同时评价软组织和骨质病变。18F-FDG较99 mTc-
MDP具有更好的药代动力学性质,病灶与背景对比更好。近年来,PET/CT同机扫描对病变进行准确解剖定位,增加了CT诊断信息,提高了骨转移瘤检出敏感性和特异性,优于骨扫描。PET/CT还能为首先发现骨转移的患者查找原发灶。
多种影像学检查比较和选择
不同影像学检查各有特点,不能完全互相替代。有时需要多种影像检查综合评价。骨扫描敏感性高,价格相对低廉,可作为探查骨转移瘤的首选,但特异性低。
X线平片简单易行,价格低廉,可作为观察骨质改变的基本检查,但敏感性最低。CT和MRI有较高的敏感性和特异性,能详细观察病变和合并症,但CT扫描范围较局限,MRI难以直观显示成骨性改变。
PET/CT具有高敏感性和特异性,一般不必辅助其他检查,但价格昂贵。
综上所述,恶性肿瘤患者欲排除骨转移,一般先行全身骨扫描,根据异常表现,再行MRI或CT扫描。
疗效监测
以骨扫描进行疗效监测存在不足,放射活性减低既可以提示病变改善也可提示进展,后者因病变进展导致成骨代谢活动下降;放射活性增高既可以为病变进展也可为闪烁现象,后者提示修复反应。结合骨痛症状是否改善,有助于区分闪烁现象与病变进展。溶骨性病变和骨扫描可疑进展的病例,有时需要X线和CT补充检查。治疗有效的溶骨性转移,病灶周围新出现硬化边,病变区不断向中心修复,成为不均匀的成骨改变;持续修复会使骨质密度和骨小梁结构恢复正常。病灶增大、已有的成骨反应消失或新的破坏区提示病变进展。早期随诊,有时很难判别病变情况,此时,PET/CT观察代谢状态会有帮助。
 |
 |
 |
(接《骨转移瘤的影像学诊断价值分析1》 )
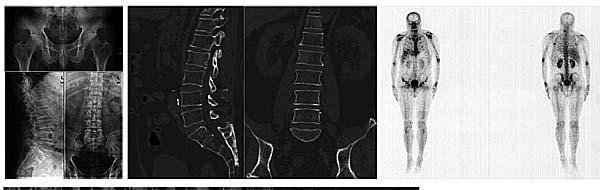
病例1
患者男性,68岁,前列腺癌骨转移内分泌治疗后。
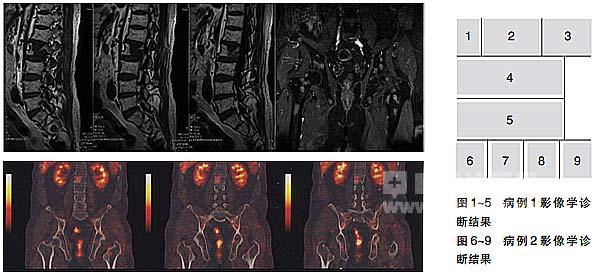
腰椎及骨盆X线平片未见明确异常(图1)。腰椎CT矢状和冠状位重建图像仅可见第2腰椎体内片状密度增高影(图2),骨扫描可见腰椎和骨盆多处放射性浓聚(图3),腰椎及骨盆MRI发现第2腰椎、双侧髂骨、坐骨及股骨上段等多处骨质异常信号影(图4),正电子发射体层摄影(PET/CT)融合图像可显示精确定位的第2腰椎、双侧髂骨、坐骨及股骨上段多处FDG摄取增高病灶(图5)。
病例2
患者男性,70岁,右肾癌术后10年,左肺上叶癌放疗后11个月。
血癌胚抗原(CEA)渐进性升高:2012年7月7.14 ng/ml,10月43.41 ng/ml,12月79.89 ng/ml;2013年1月124.8 ng/ml,2月240.6 ng/ml。
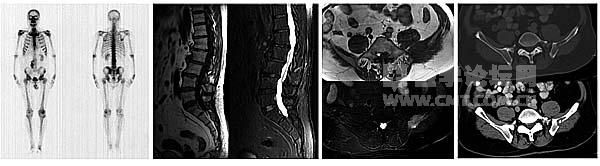
复查胸部和腹部CT未见肺癌和肾癌复发征象,行胃镜和肠镜检查排除胃肠道肿瘤。行骨扫描发现上位腰椎放射性浓聚灶(图6),可疑腰椎转移,建议MRI检查。
腰椎MRI检查显示第1、2腰椎轻度楔形变,但骨质信号基本正常,考虑为退行性病变所致;第2腰椎轻度后滑脱,第4腰椎许莫氏结节;同时扫描范围内的左侧髂骨可见异常信号影(图7)。
再次行盆腔MRI检查,显示左侧髂骨异常信号骨质破坏伴软组织肿块(图8),确诊为左侧髂骨转移瘤,CT亦可见左侧髂骨骨质破坏,但软组织肿块显示不如MRI(图9)。
上一篇:膝关节痛的影像学诊断
下一篇:胰腺炎所致上腹痛的影像学诊断
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)