认识宫颈“糜烂”,不再谈癌色变
2011-11-14 09:47:49 来源: 作者: 评论:0 点击:
女性宫颈表面的上皮在胚胎发生期有两种:原始鳞状上皮与柱状上皮。青春期前,原始”鳞-柱交界”位于宫颈外口;青春期后,在雌激素的作用下,宫颈发 育增大,宫颈管柱状上皮外移到达宫颈阴道部,出现原始“鳞-柱交界”外移,即发生“宫颈外翻”。外翻使宫颈柱状上皮暴露于宫颈外口,呈现鲜红色粗糙外观。 就是这种看似异常的正常生理改变,造成了众多女性和医生对它的误解,不仅用“糜烂”进行错误诊断,而且常与癌变相联系。
宫颈“糜烂”是一种常见的宫颈“病变”,妇科门诊的患者中,因宫颈“糜烂”而就诊的占相当大的比例。很多患者,包括很多的妇产科临床医生都将宫 颈“糜烂”视为宫颈癌的癌前病变,由此带来的过度检查和过度治疗更是屡见不鲜。而实际上,在美国的妇产科教科书中不仅已经废除了宫颈糜烂这一术语,就连其为“癌前病变”的说法也被否定。
宫颈糜烂样改变和早期宫颈癌在外观和某些临床表现上确有相似,因此造成了很多病患和医生对两者的混淆。
宫颈癌是女性最常见的恶性肿瘤之一,中晚期患者死亡率非常高。虽然晚期宫颈癌很可怕,但是早期宫颈癌治愈的成功率几乎可达100%。宫颈癌的发 病过程相对较长,从宫颈炎发展到上皮内瘤变,最后进展到癌变需要几年甚至十几年的时间。从这个角度来看,它是一种相对“友善”的疾病。因此,只要对宫颈糜 烂样改变和宫颈癌有了正确的认识和自我保护的意识,预防和控制宫颈癌是完全可以做到的。
了解宫颈癌的早期表现
宫颈癌早期主要表现为阴道出血及阴道分泌物增多,尤其是接触性出血(即性生活后或妇科检查后出血)和绝经后阴道出血是宫颈癌患者的主要症状,年 轻患者可以表现为月经周期缩短、经期延长或不规则出血,易被误认为月经不调。阴道分泌物增多是因为宫颈腺体受到癌细胞刺激,分泌功能亢进,可产生稀薄,水 样、米泔样或血性的分泌物,有腥臭味。当并发感染时,癌灶表面发生坏死可产生多量脓性分泌物,伴恶臭。宫颈柱状上皮异位通常没有明显的临床症状,合并感染 时会出现阴道分泌物异常,多种检查可以帮助我们对两者加以鉴别。
宫颈病变的手术治疗——宫颈LEEP术
若宫颈糜烂样改变患者没有分泌物增多或接触性出血等症状时,一般定期随访即可,无需进行治疗。过度的治疗不但增加患者的经济负担,还可能带来其他的伤害,如宫颈口粘连或狭窄、创伤致宫颈子宫内膜异位症、宫颈机能受损引起妊娠期流产或早产等。
但是,若外移的柱状上皮合并感染,出现黏液脓性分泌物、接触性出血或因分泌物阻碍精子进入宫腔引起不孕时,可考虑采用各种物理疗法。
宫颈环形电切除术(LEEP手术),是近年来临床应用非常广泛的治疗宫颈病变的有效方法。其通过超高频电刀快速切割宫颈病变组织,具有损伤小, 出血少,手术时间短等优点。除了治疗慢性宫颈炎外,LEEP手术还是治疗宫颈上皮内瘤样病变(CIN)的最好方法,特别适用于宫颈活检检查为CINⅡ~Ⅲ 但要求保留生育功能的患者。对已经证明为原位癌,但不能排除浸润癌的患者,同样可以选择LEEP刀行宫颈锥切术并送病理确诊。
健康建议:及时开始定期筛查
过去的40 年间,发达国家的宫颈癌已由女性主要死亡原因逐步转变为非常见原因,这个转变正是由于其国民接受了合理而及时的宫颈癌筛查。
通常建议有性生活的妇女每年应接受一次筛查,当一个地区规范有效的人群筛查覆盖率达到80%以上时,即可在一定时间内将宫颈癌发病率加以控制。
我国每年宫颈癌新发病例约在13 万左右,发病率和死亡率均占到全世界新发和死亡病例的1/4以上。宫颈癌的防治在我国任重而道远,普及防癌知识至关重要。
宫颈“糜烂”不是癌前病变,外观正常的宫颈也不等于没有癌前病变,只要做到定期接受检查和及时治疗,就能既不谈“癌”色变,又能防患于未然。
■ 扩展阅读
诊断宫颈癌的辅助检查
宫颈刮片
这是筛查早期宫颈癌的重要方法,又称防癌涂片。由于宫颈刮片简便易行,目前我国多数基层和社区医院及妇科普查都是采用的这种检查方法。为了提高涂片诊断的准确率,注意需从宫颈癌好发部位即鳞状上皮与柱状上皮交界处取材。
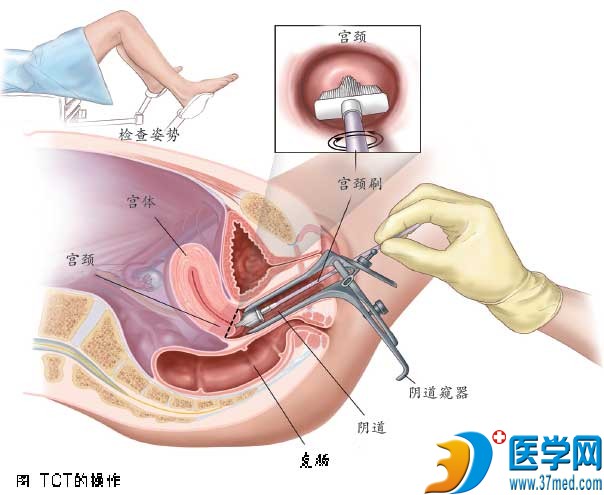
液基细胞学检测(TCT)
TCT于1999年经美国食品与药物管理局(FDA)批准应用于宫颈癌及癌前病变的筛查。具体操作:将宫颈刷插入宫颈管内沿顺时针方向旋转5周 后放入装有保存液的小瓶中,梯度离心并染色后,制成超薄层细胞于载玻片上,由病理科医生在显微镜下阅片,诊断采用2001年国际癌症协会(NCI)推荐的 TBS (The Bethesda System)分类标准。由于其在细胞学标本采集、制片技术和程序、诊断标准上均比传统的巴氏涂片先进,因此敏感度 和特异度都比巴氏涂片有显著提高,已有逐渐取代巴氏涂片的趋势。
人乳头状瘤病毒(HPV)检测
宫颈癌是目前少数已被证实与病毒感染有相关性的恶性肿瘤之一。90%以上的宫颈癌合并HPV 感染,HPV-16与鳞状细胞癌的发生相关,而 HPV-18则与腺癌密切相关,没有持续HPV感染的女性发生宫颈癌的可能性几乎为零。许多研究表明, TCT联合HPV检测在宫颈癌的早期筛查中具有很 大的优越性。
宫颈癌筛查系统(TruScreen)
TruScreen是一种检测宫颈癌及癌前病变的新技术,它利用光电特性,通过探头轻触宫颈表面,以低强度的电和光探测宫颈,直接找出宫颈组织 内癌变或癌前病变细胞。有报道TruScreen 联合宫颈涂片对CINⅡ和CINⅡ/Ⅲ的敏感性分别为87%和93%。TruScreen是一种体积 小,可携带并易操作的仪器,这种新的筛查技术可能会是一种更适合我国国情的筛查方法,在大范围的妇科普查和基层社区卫生服务中心可以推广。
碘试验
正常宫颈阴道部鳞状上皮含有丰富糖原,可被碘液染为棕色;而宫颈管柱状上皮及异常鳞状上皮区(包括鳞状上皮化生、不典型增生、原位癌及浸润癌 区)均无糖原存在,故不着色。临床上用阴道窥器暴露宫颈,擦去表面黏液后将2%的碘溶液直接涂在子宫颈和阴道黏膜上,不着色处为阳性。若发现不着色区即可 于该处取活组织送检。
阴道镜检查
阴道镜能将宫颈病变放大10~40倍,可以观察到肉眼看不到的微小病变。阴道镜虽然不能做出直接诊断,但配合碘试验和3%醋酸染色,可协助选择 活检的部位进行宫颈活检。据统计,在阴道镜协助下取活检,早期宫颈癌的诊断准确率可达到98%左右。但阴道镜检查不能代替刮片细胞学检查及活体组织检查, 因为其不能发现鳞柱交界或延伸至宫颈管内的病变。
宫颈和宫颈管活体组织检查
活检是确诊宫颈癌最可靠的依据。宫颈有明显的病变,可在病变区取材;宫颈没有可疑癌变区时,应在宫颈鳞柱交界部的3、6、9和12点处取四点活检,或在碘试验不着色区及可疑癌变部位,取多处组织,并进行切片检查,抑或是用小刮匙搔刮宫颈管,将刮出物送病理检查。
作者:上海同济大学附属东方医院妇产科 叶庆华
相关热词搜索:宫颈糜烂
上一篇:为宫颈“糜烂”正名
下一篇:“保盆”治疗规范化还不够
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)








