慢加急性肝衰竭的定义与临床诊断:东西方的异同
2014-11-01 15:16:23 来源: 作者: 评论:0 点击:
慢加急性肝衰竭(acute-on-chronic liver failure,ACLF)是临床独特的肝病症候群,病情凶险,预后很差,病死率高。多年来,尽管各国学者对ACLF的定义、诱因、分类、诊断、治疗和预后判断等问题不断进行探索,但仍然难以形成统一的认识。
特别是东西方学者对ACLF定义的认识还存在较大差异,由此在临床诊断和预后判断等方面产生了很多不同之处。为此,本文重点分析了东西方专家在ACLF病因、定义和诊断方面的异同点。
1.ACLF病因与鉴别诊断:ACLF的概念最早是在1995年由Ohnishi等提出,描述在慢性肝病基础上出现急性损伤的一组症候群。这一概念的提出主要是为了与终末期肝病急性或慢性失代偿相区别。
通常认为,ACLF发生在慢性肝病的基础上,平时病情较为稳定,一旦在某些急性损伤因素的打击下,会出现肝功能急剧恶化并较快进展为多系统器官功能衰竭:与终末期肝病相比,这类患者肝功能潜在可逆,如果被及时于预,仍然有可能恢复到病情恶化前状态,但是终末期肝病患者病情呈进行性发展,直至出现器官功能衰竭,疾病逆转的可能性非常有限,肝移植是唯一有效的治疗选择。
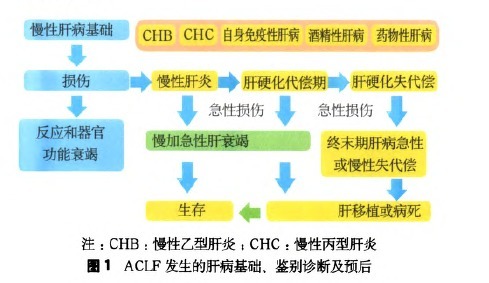
临床上,准确诊断ACLF对于判断患者的救治时机和选择合适的救治方法十分重要。其中,慢性肝病是ACLF形成的基础,可以是多种病因引起的慢性肝炎或肝硬化。东西方关于慢性肝病基础的认识不尽相同。西方国家以酒精和HCV感染为主,其慢性肝病基础倾向于有较明确肝硬化,包括肝硬化失代偿期。
而在慢性肝炎甚至静止期肝硬化基础上发生的急性肝功能失代偿往往归到急性或亚急性肝衰竭的范畴,如美国肝病学会关于急性肝衰竭的定义是:“预先不存在肝硬化的患者出现凝血功能异常[通常指凝血酶原国际标准化比值(international normalized ratio,INR)≥1.5]、不同程度的意识改变,疾病持续时间少于26周,Wilson病患者、垂直获得性HBV感染者或自身免疫性肝炎患者尽管存在肝硬化的可能,但如果被诊断的时间少于26周,也可包括在急性肝衰竭之内”。
东方国家关于慢性肝病基础指所有病因(如病毒、酒精、药物、自身免疫性肝病等)引起的慢性肝炎和代偿期肝硬化(图1),而在失代偿期肝硬化基础上发生的急性肝损伤往往归于慢性肝衰竭。
关于ACLF出现急性损伤的诱因东西方也有差异。在中国和印度,主要以HBV再激活、重叠感染其他嗜肝或非嗜肝病毒为主,其他包括大量饮酒、应用肝毒性药物或中草药、手术治疗等;而在西方国家,细菌感染是ACLF最主要的诱因,其次是大量饮酒和消化道出血。
不仅如此,临床上准确诊断ACLF还需要与急性肝衰竭、肝硬化急性失代偿(acute decompensation of cirrhosis,ADC)以及慢性肝衰竭进行鉴别诊断。一般而言,这几种症候群可从其肝脏基础疾病的状态得到鉴别诊断(图1)。
需要注意的是,ACLF与ADC的临床表现极为相似,二者均有慢性肝病基础,均可表现为肝功能障碍及门静脉高压、肝性脑病、自发性细菌性腹膜炎等,而且欧洲多中心的研究显示,56.4%的ACLF的患者存在急性肝损伤的诱因,而41.1%的肝硬化急性失代偿的患者也存在与ACLF相同的诱因,临床上不易区分,而二者的预后却有显著不同,主要体现在:ACLF近期病死率高(通常发病3个月病死率高达50%以上),而ADC患者近期病死率通常低于10%。
因此,临床上迫切需要明确ACLF的定义及其诊断标准,从而指导医生采取科学、合理的临床救治手段。
2.东西方对ACLF定义的异同:ACLF自概念提出以来共有40余种定义。2009年亚太肝病学会首次发表ACLF共识,提出ACLF的定义是“在既往有已知或者未知的慢性肝病的基础上,出现以黄疸和凝血功能障碍为主要表现的急性肝功能损伤,并在4周以内出现腹水和(或)肝性脑病”。定义主要强调肝功能衰竭,其诊断标准是:黄疸[血清胆红素≥5 mg /d1(85 umol /L)],并且凝血功能障碍(INR≥1.5,或者凝血酶原活动度<40%);体格检查发现腹水和(或)肝性脑病。
随后,2011年美国肝病协会和欧洲肝病学会共同提出ACLF定义是“在既往存在的慢性肝病基础上出现急性恶化,多与急性损伤事件有关,并与多系统器官功能障碍导致的3个月病死率增加有关”。西方关于ACLF的定义侧重于多系统器官功能衰竭和与3个月内的高病死率相关。
在此基础上,2011年欧洲肝病学会慢性肝衰竭协作组开展了关于ACLF的多中心、前瞻性、随机、对照研究。并于2013年6月提出了ACLF的诊断标准:对存在急性失代偿肝硬化患者出现肝、肾、神经、凝血、心血管以及呼吸六个主要脏器(或系统)中两个或两个以上的器官衰竭、肾脏单器官衰竭或其他单脏器衰竭合并肾脏/神经损害的患者即可诊断为ACLF。
其器官衰竭的诊断标准是通过对原来通用的序贯器官衰竭评分进行修订提出的慢性肝衰竭一序贯器官衰竭评分。同时将ACLF根据器官衰竭的个数分为Ⅰ级(肾脏单器官衰竭、神经系统衰竭合并肾脏损害或其他单器官衰竭合并肾脏/神经损害),Ⅱ级(两个器官衰竭)和Ⅲ级(三个器官衰竭)。
欧洲肝病学会慢性肝衰竭协作组提出的ACLF的标准,认为其与肝硬化急性失代偿的近期(28 d)病死率明显不同:33.9%对比1.9%,从而可以显著区分这两类患者。
通过比较东西方定义和诊断标准,可以看出主要差异如下:(1)包含的器官不同。东方诊断标准侧重于肝功能衰竭的表现,包括黄疸、凝血功能障碍、肝性脑病和(或)腹水,而西方诊断标准强调多器官功能衰竭,除肝功能衰竭外还包括肾脏、心血管和呼吸系统功能衰竭。
根据西方ACLF的诊断标准,ACLF还可能发生在无肝功能衰竭的肾功能衰竭患者或心血管、呼吸单器官衰竭合并肾脏/神经损害或者心血管、呼吸两个器官衰竭的患者。(2)肝功能衰竭的诊断标准不同。东方诊断标准侧重于早期,总胆红素≥5 mg /dl,INR≥1.5,有或无肝性脑病;而西方对肝脏、凝血和神经系统衰竭的诊断标准分别是总胆红素≥12 mg /dl,INR≥2.5,肝性脑病Ⅲ/Ⅳ期,侧重于病情的晚期。
我们近期在Nat Rev Gastroenterol Hepatol发表评论,认为欧洲的研究团队Garg等所观察的ACLF患者队列具有典型的西方国家肝病特点,与东方(包括我国和印度等国家)ACLF患者特点有着显著的不同,主要体现在4个方面:(1)临床目的不同:西方定义ACLF的出发点在于识别具有高的病死风险,需要重症监护室特殊处理或者肝移植的患者,而东方定义主要目的在于与肝硬化急性失代偿和终末期肝病相鉴别,提早发现最佳的救治时机。
(2)肝脏基础性疾病谱不同:在西方国家.ACLF发生的主要肝脏基础疾病是酒精性肝硬化,而在东方国家则主要是慢性HBV感染引起的慢性肝炎和肝硬化。
(3)诱因不同:在西方国家,细菌感染和酒精是最主要的诱因,而在东方国家,慢性HBV感染的再活化是最常见的诱因。
(4)体现的临床特点不同:西方定义侧重于多器官功能衰竭,通过评分系统预测患者预后;而东方则侧重于肝功能衰竭,强调及时诊断、及时治疗。因此,西方提出的ACLF定义可能不完全适用于东方人群。
为此,我们总结了东、西方学者对ACLF定义的主要特点和差别(表1),而二者的缺点在于:西方标准ACLF只能在器官衰竭发生后才能诊断,而评判器官功能衰竭的慢性肝衰竭-序贯器官衰竭评分标准是依据既往的文献和研究者的临床经验,不能确定临床最佳救治期,临床应用相对复杂;而东方标准难以准确判断患者病情的严重程度和及时筛选出需要肝移植的患者。上述东、西方学者对ACLF定义的分歧反映了东西方肝病患者肝脏基础疾病谱及出现急性恶化的病因截然不同。

3.ACLF的发病机制:长期以来,ACLF发生的诱因和肝功能急性恶化的关联性一直不明确。Moreau等研究表明,有43.6%的ACLF患者在入院时没有明确的诱因,但其外周血白细胞和血浆C反应蛋白却显著高于非ACLF患者。这些结果提示,ACLF可能存在一些尚未报道的诱因,例如:肠道细菌易位引起的病原相关的分子模式以及组织损伤引起的损伤相关的分子模式均可能会参与ACLF的发生,将来的研究应该阐明这些尚未确定的诱因。
另有研究表明,感染、以前住院经历以及炎症程度均增加了ACLF患者病死的风险性,其中,感染及其相关的系统性炎症反应是影响ACLF临床转归最重要的因素。其他研究也已提出,免疫紊乱、小肠细菌易位及循环功能障碍是影响ACLF进展的最关键的三个因素。
特别是细胞因子,例如浆样树突细胞来源的IFNα,在ACLF发生的病理机制中起重要作用。此外,有研究报道肝内胆汁淤积的酒精性ACLF患者其预后较差,但是,ACLF患者的肝穿刺组织在发病早期难以获取。值得注意的是,HBV感染相关的ACLF其免疫致病可能有别于其他病因引起的ACLF,将来的研究应该分别阐明各自独特的预警因子。
4.关于我国对ACLF定义和临床诊治的展望:当前,关于ACLF定义及诊断标准亟需在地区范围内达成统一,然后经过补充完善,达到在世界范围内适用。近期,世界胃肠病学组织已经发起了一项针对不同种族及发病诱因患者的多地区研究,旨在形成世界统一的ACLF定义,并促进临床治疗方案的优化,改善ACLF患者预后。
我国学者也报道了肝衰竭的流行病学和临床发病特征等研究结果,促进了我国临床医生对ACLF的诊治。但从整体上而言,我国尚缺乏ACLF发病率的全国系统的统计数据,在ACLF基础肝病谱、诱因、预后和转归等基本流行病学特征描述以及相关的病理机制研究方面还有待进一步加强。
此外,我们应该更加关注ACLF患者发生器官功能衰竭等病理学表现的分子机制,尤其是要阐明全身炎症反应在ACLF发生和发展中具体发挥怎样的作用。另外,评价器官功能衰竭的生物标志物也需要进一步明确。我们期望,将来一定会有适合我国肝病特点的循证医学证据(大样本、多中心、随机、对照研究)来明确在我国独特肝病基础上发生的ACLF定义和诊断标准,从而进一步指导和规范我国ACLF的临床诊治。
ACLF的发生有其基础性肝脏疾病,通常包括脂肪肝、慢性乙型肝炎和丙型肝炎、自身免疫性肝病、酒精性肝病以及药物性肝病等,在此基础上,多种诱因,包括HBV再活化,饮酒、消化道出血,应用肝毒性药物以及感染等形成二次打击,导致严重的肝脏炎症和肝细胞大量坏死。
ACLF从基础性肝脏疾病可明确区别于急性肝衰竭和慢性肝衰竭,但在发病早期与代偿期肝硬化首次失代偿患者难以区分,而其病死率却有显著不同:ACLF近期病死率高,而代偿期肝硬化首次失代偿患者近期病死率低。因此,迫切需要建立ACLF的定义和诊断标准。
文章摘自《中华肝脏病杂志》2014年7月第22卷第7期P481-483
文章作者:王福生 张政 吴娟 辛绍杰 Shiv k Sarin
相关热词搜索:
上一篇:埃博拉疫情使全球卫生安全问题更为突出
下一篇:临床综述:自身免疫性肝病研究进展
频道总排行
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(12)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)